Соғлиқни сақлаш вазирининг
2016 йил 1 февралдаги
57 – сонли буйруғига 2-илова
Ўзбекистон Республикаси Соғлиқни сақлаш вазирлиги
Тиббий таълимни ривожлантириш Республика маркази
“Соғлиқни сақлаш тизимини такомиллаштириш
(Саломатлик-3)” лойиҳаси
ЮРАК ҚОН-ТОМИР КАСАЛЛИКЛАРИ
БЎЙИЧА КЛИНИК ПРОТОКОЛЛАР ТЎПЛАМИ
Туман ва шаҳар тиббиёт бирлашмалари шифокорлари учун
Тошкент 2015 йил
Клиник протоколлар ҚВП/ОП умумий амалиёт врачлари , кўп тармоқли туман/шаҳар марказий поликлиника кардиологлари, марказий туман/шаҳар шифохоналари терапевтлари учун мўлжалланган
Клиник протоколлар 2014 йилда ишлаб чиқилган.
Тузувчилар:
1. Мамутов Р.Ш. – Соғликни сақлаш Вазирлиги бош кардиологи, РИКМ профилактика бўлими бошлиғи
2. Мавлянова Д.А. – ТошПТИ Амбулатор тиббиёти кафедраси қошидаги УАШ кайта тайёрлаш ва малакасини ошириш курси УАШ тренери
3. Мамараджапова Д.А. – РИКМ профилактика бўлими катта илмий ходими
Тақризчилар:
4. Курбанов Р.Д. – профессор, т.ф.д., РИКМ директори
5. Тулябаева Г.М. – т.ф.д., ТошВМОИ кардиология ва геронтология кафедраси мудири
6. Шомансурова Э.А. – профессор, т.ф.д., ТошПТИ амбулатор тиббиёт ва реабилитология кафедраси мудири
Клиник протоколлар Соғлиқни сақлаш вазирлиги ва Халқаро ривожланиш ассоциацияси иштирокида ”Саломатлик-3” лойиҳасини амалга ошириш марказий бюроси томонидан ишлаб чиқилди ва чоп этилди
Мундарижа
ЮИК. СТАБИЛ СТЕНОКАРДИЯ/ЗЎРИҚИШ СТЕНОКАРДИЯСИ.. 5
ҚВП даражасида диагностика ва даволаш.. 5
КТМП даражасида диагностика ва даволаш.. 7
ТМШ даражасида диагностика ва даволаш.. 9
ЎТКИР КОРОНАР СИНДРОМ... 12
ЎТКИР МИОКАРД ИНФАРКТИ. НОСТАБИЛ СТЕНОКАРДИЯ.. 12
ҚВП даражасида диагностика ва даволаш.. 12
КТМП даражасида диагностика қилиш ва даволаш.. 13
ТМШ даражасида диагностика ва даволаш.. 14
ЮРАК ЕТИШМОВЧИЛИГИ: СЮЕ И ЎЮЕ.. 18
Сурункали юрак етишмовчилиги. 18
ҚВП даражасида диагностика ва даволаш.. 18
КТМП даражасида диагностика ва даволаш.. 20
ТМШ даражасида диагностика ва даволаш.. 21
ЎТКИР ЮРАК ЕТИШМОВЧИЛИГИ.. 23
ҚВП даражасида диагностика ва даволаш.. 24
ТМШ даражасида диагностика ва даволаш.. 24
ЮРАК РИТМИ ВА ЎТКАЗУВЧАНЛИГИНИНГ БУЗИЛИШИ.. 27
Тахикардия. 27
ҚВП даражасида диагностика ва даволаш.. 27
КТМП даражасида диагностика ва даволаш.. 30
ТМШ даражасида диагностика ва даволаш.. 31
Брадикардия. 33
ҚВП/ОП даражасида диагностика. 34
КТМП даражасида диагноситка ва даволаш.. 34
ТМШ даражасида диагностика ва даволаш.. 35
БЎЛМАЧАЛАР ТИТРАШИ ВА ФИБРИЛЛЯЦИЯСИ.. 39
ҚВП/ОП даражасида диагностика ва даволаш.. 39
КТМП даражасида диагностика ва даволаш.. 40
ТМШ даражасида диагностика ва даволаш.. 40
АРТЕРИАЛ ГИПЕРТОНИЯ.. 44
ҚВП/ОП даражасида диагностика ва даволаш.. 44
КТМП даражасида диагностика ва даволаш.. 48
ТМШ даражасида диагностика ва даволаш.. 49
ФОЙДАЛАНИЛГАН АДАБИЁТЛАР. 53
Шартли қисқартмалар
ААФ – Ангиотензинни айлантирувчи фермент
АБ – Артериал босим
АГ – Артериал гипертония
АКШ – Аорто –коронар шунтлаш
АЛТ – Аланинаминотрансфераза
АРА II - Антагонисты рецепторов ангиотензина II
АСТ – Аспартатаминотрансфераза
БАБ – Бета - адреноблокаторлар
БФ – Бўлмачалар фибрилляцияси
ВКД – Вилоят кардиология диспансери
ГЎТ – Гормон-ўриндош терапия
ДАБ – Диастолик артериал босим
ДВ – Дори воситалари
ЖССТ –Жаҳон соғликни сақлаш ташкилоти
ЗС – Зўриқиш стенокардияси
МИ – Миокард инфаркти
НС – Ностабил стенокардия
ОП – Оилавий поликлиника
ПЭН – Бирламчи тиббий санитария ёрдами учун ЖССТ томонидан ишлаб чиқилган юқумсиз касалликлар бўйича асосий тадбирлар пакети
ПСВТ – Пароксизмал суправентрикуляр тахикардия
САБ – Систолик артериал босим
СЮЕ – Сурункали юрак етишмовчилиги
ТВИ – Тана вазни индекси
ТТГ – Тиреотроп гормон
КТМП –Кўп тармоқли туман марказий поликлиникаси
ТМШ Туман марказий шифохонаси
УАШ – Умумий амалиёт шифокори
УҚТ – Умумий қон таҳлили
УСТ – Умумий сийдик таҳлили
УХ – Умумий холестерин
ФС – Функционал синф
ХГТ – Халқаро гипертониклар ташкилоти
ХКТ – Халқаро касалликлар таснифи
ХО – Хавф омиллари
ЧҚГ – Чап қоринча гипертрофияси
ЧҚЕ – Чап қоринча етишмовчилиги
ЭКГ – Электрокардиография
ЭХОКГ – Эхокардиография
ЮИК – Юрак ишемик касаллиги
ЮУТ – Юрак уриши тезлиги
ЮҚТК – Юрак қон-томир касалликлари
ЮҚТХ – Юрак қон-томир хавфи
ЎКС – Ўткир коронар синдроми
ЎМИ – Ўткир миокард инфаркти
ЎСОК - Ўпканинг сурункали обструктив касаллиги
ЎЮЕ – Ўткир юрак етишмовчилиги
ЎҚЕ - Ўнг қоринча етишмовчилиги
ҚАЕ – Қон айланиши етишмовчилиги
ҚВП – Қишлоқ врачлик пункти
ҚД – Қандли диабет
* – ҚВП/ОП даражасида қаранг; ** – КТМП даражасида қаранг
ЮИК. СТАБИЛ СТЕНОКАРДИЯ/ЗЎРИҚИШ СТЕНОКАРДИЯСИ
ХКТ бўйича шифр – 10:
ЮИК : 120 – 125
Стабил стенокардия: 120.1
Таърифи
ЮИК. Стабил стенокардия/Зўриқиш стенокардияси (ЗС) – бу клиник синдром, кўкрак қафасида ноқулайлик ҳиси, аксарият ҳолларда оғриқ тўш суяги ортида сиқувчи ёки босувчи оғриқ сифатида намоён бўлади ва чап қўлга ёки ҳар иккала қўлга, бўйинга, пастки жағга узатилиши мумкин.
ЗС миокардда ўтиб кетувчи ишемия билан изоҳланиб, юрак мушагининг кислородга бўлган эҳтиёжи ва унинг коронар артериялар орқали етказиб берилиши ўртасидаги номутаносиблик натижасида юзага келади.
Эпидемиологияси
ЮИК касалланиш ва умумий ўлимнинг асосий сабаби ҳисобланади. Касалликнинг тарқалиши ёшга боғлиқ ҳолда ортиб боради. Кўпинча ЮИК ўрта ва кекса ёшдаги эркакларда ва аёлларда постменопауза даврида вужудга келади. Стабил стенокардия ЮИКнинг бошланғич намоён бўлиш шакли ҳисобланиб, тахминан ярмидан кўпроқ қисмини ташкил қилади. ЎМИ билан оғриган беморларнинг тахминан 50%нинг анамнезида стенокардия мавжуд бўлади. Ўзбекистонда ЮИКнинг тарқалиши катта ёшдаги аҳоли ўртасида 11%ни ташкил этади.
Хавфли омиллар:
· Кекса ёш.
· Тамаки ва алкоголни кўп истеъмол қилиш.
· Қандли диабет.
· Паст жисмоний фаоллик, тана вазнининг ортиши ва семизлик.
ҚВП даражасида диагностика ва даволаш
1. Шикоят ва анамнезни йиғиш
Кўкрак соҳасидаги оғриқ: сиқувчи, босувчи, кўкракда ноқулайлик ҳиси, чап қўлга ёки ҳар иккала қўлга, бўйинга, пастки жағга, кураклар оралиғига узатилиши мумкин. Оғрик, жисмоний зўриқишда, тез юрганда, тепаликка чиққанда ёки зинадан тез кўтарилганда, ҳаддан ташқари кўп миқдорда овқат қабул қилганда, совуқ ҳаво, эмоционал стресс пайтида ёки уйқудан уйғонгандан кейинги дастлабки соатда вужудга келади. Ноқулайликнинг давомийлиги 10-15 дақиқадан ортиқ эмас. Симптомлар тинч ҳолатда, бир неча дақиқа дам олгандан кейин , шунингдек, юзага келтирувчи омиллар бартараф этилганда ёки нитратлар (нитроглицерин)ни сублингвал (тил остига) қабул қилгандан кейин йўқолади.Ҳамроҳ симптомлар: ҳолсизлик, нафас қисиши, кўнгил айниши. Хавфли омилларни аниқлаш. Бошдан кечирган ёки ҳамроҳ касалликлар: ЮИК, АГ, ҚД.Наслдан-наслга ўтиш. Оилавий анамнез: 60 ёшгача бўлган яқин қариндошлар орасида ЮҚТКнинг борлиги.ЖССТ/ХГТ жадвали бўйича йийлда бир марта юрак қон-томир хавфини баҳолаш.
2. Клиник кўрик
· Ташқи кўрикни ўтказинг – цианоз, ранги ўчганлик.
· ТВИни ўлчанг > 25 ва/ ёки бел айланаси эркакларда > 102 см, аёлларда> 88 см.
· АБ, пулсни ўлчанг ( сони, маромийлиги).
· Кўкрак қафаси (юрак)ни кўрикдан ўтказинг – бўртиши, юрак уриш чўққисининг силжиши.
· Юрак аускултациясини ўтказинг – систолик шовқин, аритмия.
· Ўпка аускултациясини ўтказинг – базал крепитация.
· СЮЕ белгиларини аниқланг – шиш, нафас қисиши, кўриниб турувчи бўйин пулсацияси; шовқинлар, чекувчилар бармоқлари каби сарғайган бармоқлар.
· Канада кардиологлари жамиятининг стенокардия оғирлик даражаси таснифи бўйича стенокардия оғирлик даражасини баҳоланг.
Канада кардиологлар жамиятининг стенокардия оғирлик даражаси таснифи
|
Синф |
Симптомларнинг намоён бўлиши |
|
I Синф |
Одатдаги жисмоний фаоллик стенокардияни чақирмайди. Стенокардия фақат кучли, тез, ёки узоқ, ёки психоэмоционал зўриқишлардан кейин юзага келади. |
|
II Синф |
Одатдаги жисмоний фаолликнинг “Енгил даражада” чегараланиши. Стенокардия тепаликка тез чиқишда ёки зинадан тез кўтарилганда, ҳаддан ташқари кўп миқдорда овқат қабул қилганда, совуқ ҳаво, уйқудан уйғонгандан кейинги дастлабки соатда вужудга келади. |
|
III Синф |
Одатдаги жисмоний фаолликнинг “Сезиларли даражада” чегараланиши. Стенокардия 100-200 метр масофага юрганда , одатдаги шароитда ва одатдаги тезликда 1 қаватга кўтарилганда юзага келади. |
|
IV Синф |
Ҳар қандай жисмоний зўриқиш кўкрак соҳасидаги ноқулайлик ҳисини ёки тинч ҳолатдаги стенокардияни келтириб чиқаради. |
3. Лаборатор ва инструментал текширув
Кўкрак қафасида оғриқ бўлганда тезлик билан ЭКГга тушириш (ST сегменти ва Т тишчаларининг ишемик ўзгаришлари, ритм ва ўтказувчанликнинг бузилиши, илгари ўтказилган ЎМИнинг белгилари, чап қоринча гипертрофияси), умумий қон таҳлили (УҚТ)ни ўтказиш зарур. Сўнгра режали тартибда: умумий сийдик таҳлили (УСТ), умумий холестерин (УХ), қондаги глюкоза миқдори.
4. ҚВПда даволаш
Номедикаментоз даволаш
Ҳаёт тарзини ўзгартириш:
· Чекишни тўхтатиш.
· Алкоголни меъёрда истеъмол қилиш.
· Соғлом овқатланиш: ҳайвон ёғларини камайтириш, мева ва сабзавотлар, балиқни кўпроқ истеъмол қилиш.
· Мос келадиган мунтазам жисмоний фаолликни кучайтириш.
Касалликни сунъий равишда қўзғатувчи омиллардан қочиш:
· Совуқ об-ҳаво.
ЮҚТК хавфли омилларининг назорати:
· Артериал босим.
· Қандли диабет.
· ГЎТ (гормон ўриндош терапия) назорати.
Медикаментоз даволаш
ҚВП/ОП даражасида зўриқиш стенокардияси хуружини фақат тўхтатиш, сўнгра мутахассисга йўллаш назарда тутилади:
· Стенокардия хуружини зудлик билан тўхтатиш ёки бирор амалиётни бажаришдан олдин тил остига нитроглицирин таблеткасини ёки спрейини қўллаш тавсия этилади.
· 5 дақиқа давомида самара бермаса, қайтадан нитроглицирин қабул қилиш мақсадга мувофиқдир. Агар нитроглициринни такрорий дозасида ҳам оғриқ йўқолмаса, зудлик билан тез ёрдам чақириш ва беморни госпитализация қилиш зарур.
· Стенокардия хуружи бартараф этилгандан кейин стенокардия ташҳисини тасдиқлаш ва стенокардия даражаси қандай бўлишидан қатъи назар медикаментоз даволашни танлаш учун беморни КТМПга кардиолог маслаҳатига жўнатинг.
5. КТМП кардиологига йўллаш мезонлари
· ЮИК ташҳисини аниқлаш: дастлабки аниқланган, Стабил стенокардия/Зўриқиш стенокардияси.
· Кейинги даволаш терапиясини танлаш.
· Кўкрак қафасида янгича оғриқлар ёки стенокардия даражасининг ўзгариши.
· Ташҳисга шубҳаланиш.
· ФС I-II зўриқиш стенокардияси.
· Комбинацияланган терапиянинг максимал терапевтик дозасидан самаранинг йўқлиги.
· Юракдаги шовқинлар.
· Ҳамроҳ касалликларнинг кучайиши – юрак етишмовчилиги.
· Рефрактер гиперлипидемия (умумий холестерин > 8 ммол/л).
КТМП даражасида диагностика ва даволаш
1. Шикоят ва анамнез йиғиш
2. Клиник кўрик
Канада кадиологлари жамиятининг стенокардия оғирлик даражаси таснифига қаранг.
3. Лаборатор-инстументал текширув (ҚВПда ўтказилган таҳлилларга қўшимча)
Липид спектри, АЛТ ва АСТ, жисмоний юкламали ЭКГ (велоэргометрия), ЭХОКГ.
4. КТМПда даволаш
Номедикаментоз даволаш
Ҳаёт тарзини ўзгартириш:
· Чекишни тўхтатиш.
· Алкоголни меъёрда истеъмол қилиш.
· Соғлом овқатланиш: ҳайвон ёғларини камайтириш, мева ва сабзавотлар, балиқ.
· Мос келадиган мунтазам жисмоний фаолликни кучайтириш.
Кучайтирувчи омиллардан қочиш:
· Совуқ об-ҳаво.
Медикаментоз даволаш
· Стенокардия хуружини зудлик билан тўхтатиш учун ёки бирон-бир амалиётни бажаришдан олдин бир дона нитроглицирин таблеткасини тил остига ёки спрейини қўллаш тавсия этилади. 5 дақиқа давомида самара бўлмаган тақдирда нитроглицирин қабулини такрорлаш мақсадга мувофиқдир.
· Бета-блокаторлар – стабил стенокардия симптомларини яхшилаш учун, шунингдек ҳамроҳ касалликларни, беморга маъқуллигини ва қарши кўрсатмаларни эътиборга олган ҳолда биринчи йўналиш препаратларидир.
· Бета-блокаторлар самара бермаса калций антогонистлари ва/ёки узоқроқ таъсир этувчи нитратлар тавсия этилади.
· Комбинацияланган терапия. Агар бета-блокаторлар монотерапияси, стенокардияни назорат қилиш имконини бермаса, унга калций антогонистларини қўшиш мақсадга мувофиқдир.
· ЗСли барча беморларга статин ва аспирин узоқ муддатга, қарши кўрсатмалари ва ножўя таъсирини эътиборга олган ҳолда тавсия этилади.
· ЗСли барча беморларга ААФ ингибиторлари, уларнинг қарши кўрсатмалари ва ножўя таъсирини эътиборга олган ҳолда тавсия этилади.
ФСга боғлиқ равишда турғун зўриқиш стенокардиясини даволаш
|
Функционал синф (Канада таснифи) |
Ўтказиш усули |
|
I. Одатий жисмоний фаоллик стенокардияни чақирмайди. Стенокардия фақат кучли, ёки тез, ёки узоқ давом этган, ёки психоэмоционал юкламаларда юзага келади.
|
Хуруж пайтида 0,5 мг нитроглициринни тил остига ёки изокет-спрейини 1-2 марта пуркалади. Интенсив юкламадан олдин қисқа таъсир этувчи нитратларни профилактик қўллаш ҳам мумкин. ЮИК хавфли омилларини фаол аниқлаш ва уларни йўқотиш: чекиш (воз кечиш), АБнинг ошиши (пасайтириш), дислипопротеинемия (парҳез, статинлар ва бошқалар), қандли диабет (парҳез, статинлар, қанд миқдорини камайтириш) ва ҳ.к. Юрак қон-томир асоратларининг юқори хавфи бўлган шахсларда (оилавий анамнезда ЮИК, ҳаётга хавф солувчи аритмиялар, тромбо-эмболик асоратлар хавфи ва б.) профилактик терапия аспирин, бета-блокаторлар, статинлардан фойдаланган ҳолда олиб борилиши мумкин. |
|
II. Одатдаги жисмоний фаолликнинг “енгил” чекланиши. Стенокардия тепаликка чиқиш тезлигини оширганда ёки зинадан тез кўтарилганда, тўйиб овқатлангандан кейин пиёда юрганда, совуқ ҳавода, уйқудан уйғонгандан кейинги дастлабки соатда вужудга келади.
|
Антиангинал дори воситалар монотерапиясини: бета блокаторлар, нитратлар, калций антогонистлари дастлабки гемодинамика, ҳамроҳ касалликлар ва бошқалар билан боғлиқ ҳолда олиб бориш мумкин. ЮИК хавфли омилларини эрта аниқлаш ва бартараф қилиш. Юрак қон-томир асоратларининг юқори хавфи (оилавий анамнезда ЮИК, ҳаётга хавф солувчи аритмиялар, тромбо-эмболик асоратлар хавфи ва б.) бўлган шахсларда профилактик терапия, аспирин, бета-блокаторлар, статинлардан фойдаланиб ўтказилиши мумкин. |
|
III. Одатдаги жисмоний фаолликнинг “Сезиларли” чегараланиши. Стенокардия 100-200 метр масофага юрганда, одатдаги тезликда ва одатдаги шароитда 1 қаватга кўтарилганда юзага келади. |
Антиангинал дори-воситалар билан комбинацияли даволаш. Энг яхши натижа беради: бета-адреноблокаторалар+нитратлар; бета-адреноблокаторлар+калций антогонистлари. Кўрсатма бўйича – антиагрегантлар, статинлар, цитопротекторлар (предуктал) ва б. Операция йўли билан даволаш имкониятларини аниқлаш учун коронароангиографияга йўллаш. |
|
IV. Ҳар қандай жисмоний зўриқиш кўкрак соҳасидаги ноқулайлик ҳисини ёки тинч ҳолатдаги стенокардияни келтириб чиқаради.
|
Барча гуруҳдаги антиангинал дори воситалар, антиагрегантлар, статинлар, цитопротекторлар ва бошқаларни қўллаш билан даволаш. Коронароангиография, операция йўли билан даволаш. |
5. ТМШга йўллаш мезонлари
· Тинч ҳолатда 20 дақиқадан ортиқ давом этадиган давомий ангиноз оғриқ (ЎКС:
ностабил стенокардия ёки ўткир миокард инфарктини даволаш бўйича клиник протоколга қаранг).
· Зўриқиш стенокардияси ФС III-IV.
· Ўткир коронар синдроми: миокард инфаркти (зудлик билан стационарга йўллаш);
· Ўткир коронар синдроми: Ностабил стенокардия (зудлик билан стационарга йўллаш), агар: стенокардиянинг сони ва оғирлиги ошса, тинч ҳолатдаги стенокардия, инфарктдан кейинги стенокардия бўлса.
ТМШ даражасида диагностика ва даволаш
1. Шикоят ва анамнез йиғиш*
2. Клиник кўрик
Канада кардиологлар жамиятининг стенокардия оғирлик даражаси таснифига қаранг.
3. Лаборатор-инструментал текширув (ҚВП, КТМПда ўтказилган таҳлилларга қўшимча)
Динамикада ЭКГ, креатинин, қондаги мочевина.
4. ТМШда даволаш
Номедикаментоз даволаш
Ҳаёт тарзини ўзгартириш:
· Чекишни тўхтатиш.
· Алкоголни меъёрда истеъмол қилиш.
· Соғлом овқатланиш: ҳайвон ёғларини камайтириш, мева ва сабзавотлар, балиқ.
· Мос келадиган мунтазам жисмоний фаолликни рағбатлантириш.
Кучайтирувчи омиллардан қочиш:
· Совуқ об-ҳаво.
Медикаментоз даволаш
· ФС ва оғирлик даражасига боғлиқ равишда (КТМП даражасидагига қаранг).
· КТМП кардиологи билан ҳамкорликда олиб борилади.
5. Вилоят кардиологик диспансерига йўллаш мезонлари
· Реваскуляризация учун кўрсатмаларни аниқлаш.
· Анамнезда: ЮИК, юрак етишмовчилиги, инсулт, ҚД, инсулин билан даволаш.
· Меҳнатга лаёқатлиликни ва ногиронликни баҳолаш.
· Ҳар қандай операция йўли билан даволашга муҳтож стенокардия билан оғриган беморларда юрак қон-томир хавфини баҳолаш.
6. Диспансер кузатув ва реабилитация
ҚВП ва ОП умумий амалиёт врачи томонидан КТМП мутахассислари билан ҳамкорликда ўтказилади ва қуйидагиларни ўз ичига олади: руҳий қўллаб-қувватлаш, ЮИК ҳақида маълумот бериш / ўргатиш, жисмоний зўриқиш бўйича мос келувчи дастурлар тузиш, хавфли омилларга таъсир этиш.
· Касби, машғулот тури: оғир меҳнат қилмаслик . Маълум касбдаги шахслар учун мос келадиган тавсиялар бериш– учувчилар, ҳайдовчилар, машинистлар ва ҳ.к.
· Чекишни тўхтатиш.
· АБ назорат қилиш ва даволаш.
· Алкогол истеъмолини чеклаш.
· ҚДни эрта аниқлаш ва даволаш.
· Жисмоний фаоллик: беморнинг кўтара олишига мос равишда аэробика билан шуғулланиш.
ҚВП, ОП, КТМП, ТМШда диспансер кузатув режаси
|
Диагностика ва даволаш чора-тадбирлари |
ҚВП, ОП |
КТМП |
ТМШ |
|
1 |
2 |
3 |
4 |
|
Мутахассислар маслаҳати. Диагностика муолажалари | |||
|
Кардиолог маслаҳати |
- |
+ |
+ |
|
Невропатолог маслаҳати |
- |
К/Ў |
К/Ў |
|
Эндокринолог маслаҳати |
- |
К/Ў |
К/Ў |
|
Нефролог шифокор маслаҳати |
- |
К/Ў |
К/Ў |
|
Қон босимини қайд этиш |
+ |
+ |
+ |
|
Лаборатор текширувлар | |||
|
УҚТ |
+ |
- |
К/Ў |
|
УСТ |
+ |
- |
К/Ў |
|
Қон зардобидаги мочевинани аниқлаш |
- |
+ |
К/Ў |
|
Қон зардобидаги глюкозани аниқлаш |
+ |
+ |
- |
|
Қон зардобидаги холестеринни аниқлаш |
- |
+ |
- |
|
Липид спектри |
- |
+ |
- |
|
АЛТ, АСТни аниқлаш |
+ |
+ |
- |
|
Кўкрак қафаси аъзолари рентгенографияси |
- |
К/Ў |
К/Ў |
|
ЭКГ |
+ |
+ |
+ |
|
Жисмоний зўриқишли ЭКГ (велоэргометрия) |
- |
+ |
- |
|
ЭХОКГ (доплерэхокардиография) |
- |
+ |
К/Ў |
|
Буйрак УТТ |
- |
К/Ў |
К/Ў |
|
Медикаментоз ва номедикаментоз даволаш | |||
|
Стенокардия хуружи |
+ |
+ |
+ |
|
ФС I - II |
- |
+ |
- |
|
ФС III - IV |
- |
+ |
+ |
|
Номедикаментоз даволаш |
+ |
+ |
+ |
К / Ў – кўрсатма бўйича ўтказилади
+ - албатта ўтказилади



ЎТКИР КОРОНАР СИНДРОМ
ЎТКИР МИОКАРД ИНФАРКТИ. НОСТАБИЛ СТЕНОКАРДИЯ
ХКТ бўйича шифри – 10:
ЮИК: 120-125.
Ўткир коронар синдром: 120.2
Ностабил стенокардия: 120.3
Ўткир миокард инфаркти: 120.4
Таърифи
Ўткир коронар синдром – ҳар қандай клиник белгилар ёки симптомлар йиғиндиси бўлиб, ностабил стенокардияга ёки ўткир миокард инфарктига шубҳа қилиш имконини берувчи, ST сегментининг кўтарилиши ёки кўтарилмаганлиги билан намаён бўлувчи белгидир. ЎКС- стационарга ётқизишнинг асосий сабаби бўлиб, аксарият ҳолларда ўлим сабабчисидир.
Эпидемиологияси
Аёлларга нисбатан эркакларда кенг тарқалган - 0,5%гача, касалланганлар орасида ўлим 1-чи йил давомида 35-40% ташкил этади.
Хавфли омиллар
· Алкоголни кўп истеъмол қилиш.
· Артериал гипертония.
ҚВП даражасида диагностика ва даволаш
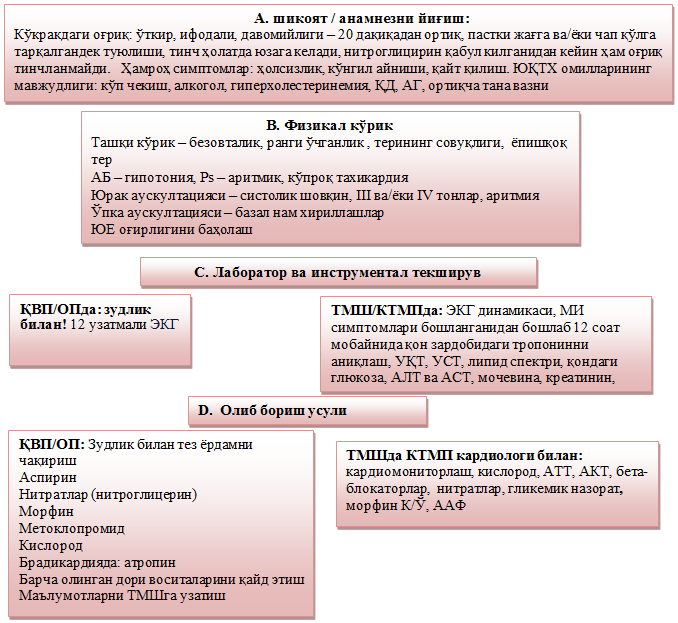
1. Шикоят ва анамнез йиғиш
· Кўкрак қафасидаги оғриқ – ўткир, ифодалитилади, давомийлиги – 20 дақиқадан ортиқ, жағга ва/ёки чап қўлга тарқалгандек туюлиши, тинч ҳолатда юзага келади, нитроглицирин қабулидан кейин ҳам оғриқ тинчланмайди. Ҳамроҳ симптомлар: ҳолсизлик, кўнгил айниши, қайт қилиш.
2. Клиник кўрик
3. Лаборатор ва инструментал текширув
ЭКГ:
4. ҚВП/ОПда даволаш
· Тез ёрдамни зудлик билан чақириш.
· Қарши кўрсатмалар бўлмаса аспирин 300 мг оғиз орқали (чайнаш) қабул қилиш.
· Оғриқни камайтириш мақсадида тил остига нитратлар (нитроглицирин) ва/ёки наркотик аналгетиклар (опиоид) – морфин 5-10 мг (кекса ва ҳолдан тойган беморлар учун – ярим дозада).
· Стационарга боргунча бемор қабул қилган барча дори-воситаларни аниқ қайд этиш ва маълумотларни стационар ходимларига етказиш.
5. КТМП кардиологига йўллаш мезонлари
· Зудлик билан йўллаш/стационарга ётқизиш.
КТМП даражасида диагностика қилиш ва даволаш
1. Шикоят ва анамнезни йиғиш*
2. Клиник кўрик *
3. Лаборатор ва инструментал текширув
· Ўтказилмайди. Барча текширувлар ТМШда ўтказилади.
4. КТМПда даволаш
· Шифохонадан чиқарилгандан кейинги кузатув ва даволаш.
КТМП даражасида кардиолог мутахассис томонидан дори-дармонлар билан эрта даволаш ва ЎМИдан кейинги даволашни олиб бориш усули
· Бета-блокаторлар ва антиангинал терапия (нитратлар) – қарши кўрсатмалар бўлмаса узоқ муддатли/мунтазам.
· Калций антогонистлари, бета-блокаторлар.
· ААФ ингибиторлари – узоқ муддатга/мунтазам.
· ААФ ингибиторларини кўтара олмаганда II рецепторли (АРА II) ангиотензин антагонистларини тавсия этиш.
· Статинлар – узоқ муддатга, умумий холестерин ва ПЗЛП (паст зичликдаги липопротеидлар) ни камайтириш мақсадида бериш.
Антитромбоцитар даволаш
· Қарши кўрсатмалар бўлмаса аспирин 75 мг узоқ муддатга/мунтазам.
· Клопидогрел 75 мг аспиринга қўшимча:
- ЎМИда ST сегменти кўтарилмаганда ва Ностабил стенокардияда 1 ой мобайнида.
- ЎМИда ST сегменти кўтарилганда 3 ой мобайнида.
· Антикоагулянт даволаш даврий/камдан-кам/баъзан хилпилловчи аритмияда, юрак чап қоринча етишмовчилигида ёки аспирин ва клопидогрелни қабул қила олмаганда ўтказилади.
ЎМИ, юрак етишмовчилиги / чап қоринча дисфункцияси отилиб чиқиш функцияси ≥0.40 билан асоратланганда
· Алдостерон антогонистлари (спиронолактонлар) – 25 мг дан бошлаб суткалик дозани 50 мггача секин-аста ошириш.
· II рецепторли (АРА II) ангиотензин антогонистлари – узоқ муддатга.
Стенокардия хуружларини даволаш (стенокардияни даволаш бўйича протоколга қаранг)
Жисмоний зўриқиш синамаси
· Жисмоний зўриқиш мутаассиб синамаси ЎМИни бошдан кечирган беморларни шифохонадан чиқариш олдидан инфарктдан кейинги стенокардияни билиш ва даволаш-диагностик инвазив муолажалар: ангиография, ангиопластика, стент қўйиш ёки АКШ учун кўрсатмаларни аниқлаш мақсадида ўтказилади.
6. ТМШга йўллаш мезонлари
· ЎКС: ўткир миокард инфаркти ва ностабил стенокардия ТМШ ётқизиш учун мутлақ кўрсатма хисобланади.
ТМШ даражасида диагностика ва даволаш
1. Шикоят ва анамнезни йиғиш
2. Клиник кўрик
3. Лаборатор ва инструментал текширув
· 12 та узаткичли ЭКГда қайд этиш.
· Ҳолат ўзгаришларида ЭКГни динамик равишда такроран қайд этиш ва қиёсий баҳолаш.
· ЭХОКГ: миокарднинг қисқариш қобилиятини баҳолаш
· Шифохонадан чиқаришдан олдин ЭКГни такрорлаш.
· ЎКС (НС ва ЎМИ)га шубҳа қилинган беморларда симптомлар бошланиши билан (кўкрак соҳасида оғриқ) 12 соат давомида қон зардобидаги тропонин концентарциясини аниқлаш, умумий қон таҳлили, умумий сийдик таҳлили, липид спектрини, қондаги глюкозани, АЛТ ва АСТ, мочевина, креатинни аниқлаш зарур.
4. ТМШда даволаш
Интенсив даволаш блокида дастлабки 12 соат ичида
Кардиомониторлаш
· ЎКС (НС ва ЎМИ) билан оғриган беморни махсус кардиология бўлимига/палатасига интенсив даволаш блокига (ИДБ) жойлаштириш лозим.
· ЎКС (НС ва ЎМИ) билан оғриган бемор суткалик холтер монитори назоратида бўлиши лозим.
Кислород билан даволаш
· Артериал гипоксемияда (артериал қон <90% кислород билан тўйинган) бурун катетери орқали 2-8 л/дақиқа тезликда кислород билан нафас олиш тавсия этилади.
Антитромбоцитар (антитромботик) даволаш
· ЎКС (НС ва ЎМИ) билан оғриган беморларнинг барчаси зудлик билан 300 мг дозадаги (чайнаш) аспирин билан даволанади.
· ЭКГда ишемик ўзгаришлари бўлган ёки қоннинг биокимёвий таҳлилида юрак маркерлари ошган ЎКС (НС ва ЎМИ) билан оғриган барча беморларга зудлик билан 300 мг дозада аспирин ва 300 мг дозада клопидогрел билан комбинацияли даволашни буюриш лозим.
· Тромболитик даволаш сифатида стрептокиназа, плазминогеннинг рекомбинант тўқимали активатори (Алтеплаза) ва унинг модификацияси – Тенектеплаза, модификациялашган (рекомбинант) проурокиназа (Пуролаза)ни қарши кўрсатмаларини, дори воситанинг кўрсатмалари ва ножўя таъсирини эътиборга олган ҳолда қўлланилади.
Антикоагулянт билан даволаш
· ЭКГда ишемик ўзгаришлари бўлган ёки қоннинг биокимёвий таҳлилида юрак маркерлари ошган барча беморларга зудлик билан пастмолекулярли гепарин тавсия этиш лозим.
· ЎКС билан оғриган, ST сегментини кўтарилиши кузатилган, антикоагулянт билан даволанмаган барча беморларга. Антикоагулянт билан даволаш муддати 8 кун ёки шифохонадан чиқгунча.
Бета-блокаторлар
· ЎКС билан оғриган беморда брадикардия ёки гипотония, II ва/ёки III даражали юрак етишмовчилиги симптомлари бўлмаса зудлик билан в/и ва per os бета-блокаторлар буюрилади.
Гликемик назорат
· ЎМИ ва қандли диабет клиник симптомлари бўлган ёки гипергликемияси (>11,0 ммоль/л) бор беморларда қон зардобидаги глюкоза миқдори 24 соат мобайнида интенсив назоратда бўлиши керак.
Умумий чора-тадбирлар
· Қатъий тўшак тартиби, траквилизаторларнинг кичик дозалари, енгил, юмшоқ овқатлар, юмшатувчи сурги воситалари.
Оғриқни йўқотиш
· Нитроглициринни уч марталик қабулида натижа бўлмаса, морфин ёки нитроглицирин в/и га юборилиши лозим.
ААФ ингибиторлари
· Патологияга оид Q тишчали МИда ёки юрак етишмовчилигида ААФ ингибиторлари тавсия этилади.
5. Вилоят кадиологик диспансерига йўллаш мезонлари
· Миокард инфарктидан кейин ишемия оғирлигини баҳолаш.
· Зўриқиш синамаларини ўтказиш.
· Инфарктдан кейинги стенокардия.
· Инфаркатдан кейинги қоринча артимияси.
· Реваскуляризация учун кўрсатмаларни аниқлаш.
· Анамнезда: ЮИК, юрак етишмовчилиги, инсулт, ҚД, инсулин билан даволаш.
· Меҳнатга лаёқатлилик ёки ногиронликни баҳолаш.
· ЎМИни бошдан кечирган ва ҳар қандай операция қилишга муҳтож бўлган беморларда юрак қон-томир хавфини баҳолаш.
6. Касалхонадан чиқарилгандан кейинги кузатув ва реабилитация
КТМП мутахассисларитомонидан умумий амалиёт шифокори билан ҳамкорликида олиб борилади ва қуйидагиларни ўз ичига олади: руҳий қўллаб-қувватлаш, ЮИК тўғрисида маълумот бериш/ўргатиш, жисмоний зўриқиш бўйича мос дастурлар, хавфли омилларга таъсир этиш.
- ҳаракати кам меҳнат бўлса: асоратсиз ЎМИдан кейин 4-6 ҳафта ўтгач;
- енгил/чекланган ҳаракатли меҳнат: асоратсиз ЎМИдан кейин 6-8 ҳафта ўтгач;
- оғир меҳнат: асоратсиз ЎМИдан кейин 3 ой ўтгач.
- дастлабки 2 ҳафта мобайнида – боғда ёки кўчада пиёда сайр қилиш;
- 2 ҳафтадан 6 ҳафтагача– ҳар кун 800 м масофага пиёда юриш ва масофани аста-секин 3 км гача ошириб бориш керак.
- 6 ҳафтадан – пиёда юриш тезлигини ошириш 3 км/30дақиқагача.
ҚВП, ОП, КТМП, ТМШда ЎКСни диспансер кузатиш режаси
|
Диагностика ва даволаш чора-тадбирлари |
ҚВП/ҚП |
КТМП |
ТМШ |
|
1 |
2 |
3 |
4 |
|
Мутахассислар маслаҳати. Диагностик муолажалар | |||
|
Кардиолог маслаҳати |
- |
+ |
+ |
|
Невропатолог маслаҳати |
- |
К/Ў |
К/Ў |
|
Эндокринолог маслаҳати |
- |
К/Ў |
К/Ў |
|
Нефролог шифокор маслаҳати |
- |
К/Ў |
К/Ў |
|
Қон босимини қайд этиш |
+ |
+ |
+ |
|
Лаборатория текширувлари | |||
|
УҚТ |
+ |
+ |
+ |
|
УСТ |
+ |
+ |
+ |
|
Қон зардобидаги мочевинани аниқлаш |
- |
+ |
+ |
|
Қон зардобидаги глюкозани аниқлаш |
+ |
+ |
+ |
|
Қон зардобидаги холестеринни аниқлаш |
- |
+ |
- |
|
Липид спектри |
+ |
+ |
- |
|
АЛТ, АСТни аниқлаш |
+ |
+ |
+ |
|
Кўкрак қафаси аъзоларининг рентгенографияси |
_ |
К/Ў |
К/Ў |
|
ЭКГ |
+ |
+ |
+ |
|
ЭХОКГ (доплерэхокардиография) |
- |
+ |
+ |
|
Холтер мониторлаш |
- |
- |
+ |
|
Қорин бўшлиғи УТТ |
- |
К/Ў |
К/Ў |
|
Дори воситалар ва дори воситаларсиз даволаш | |||
|
Хуружни бартараф этилиши |
+ |
+ |
+ |
|
Касалхонадан чиқарилгандан сўнг режали даволаш |
- |
+ |
+ |
|
Дори воситаларсиз даволаш |
+ |
+ |
+ |
К/Ў – кўрсатма бўйича ўтказилади; + - албатта ўтказилади
Ўткир коронар синдроми билан оғриган беморлар дигностикаси ва олиб бориш алгоритми

ЮРАК ЕТИШМОВЧИЛИГИ: СЮЕ И ЎЮЕ
ХКТ бўйича шифри – 10:
Юрак етишмовчилиги: 150
Сурункали юрак етишмовчилиги : 150.0
Ўткир чап қоринча юрак етишмовчилиги 150.1
Сурункали юрак етишмовчилиги
Таърифи
Сурункали юрак етишмовчилиги – бу клиник синдром юрак мушагининг юрак ёки юрак билан боғлиқ бўлмаган функционал ва/ёки анатомик дисфункцияси сабабли, юракнинг систолик ва/ёки диастолик функциясининг бузилиши (юрак қон отиб беришининг пасайиши ёки ортиши, юрак қисқаришининг бузилиши, босим ва ҳажмнинг ортиб кетиши, диастолада тўлишнинг бузилиши) сифатида кузатилади, оқибатда юрак организмнинг эҳтиёжларини қондира олмайди.
Эпидемиологияси
СЮЕ – жуда кенг тарқалган касаллик ва кўп тарқалган ўлим сабабчисидир. Касалликнинг тарқалиши ёшга боғлиқ ҳолда кескин ортади. СЮЕнинг сабаблари турли-туман бўлиб, улар ичида энг кўп учрайдигани – миокард инфаркти билан кечадиган ЮИК. Бошқа сабаблар ичида дилятацион кардиомиопатия, артериал гипертония, юрак клапанлари пороги, қалқонсимон без касалликлари, алкоголни ҳаддан зиёд кўп истеъмол қилиш, миокардитлар ва идиопатик кардиомиопатия тез-тез учрайдиган ҳодиса.
Хавфли омиллари
· Қалқонсимон без касалликлари.
· Чекиш ва алкоголни кўп истеъмол қилиш.
· Паст жисмоний фаоллик, ортиқча тана вазни ёки семизлик.
ҚВП даражасида диагностика ва даволаш
1. Шикоят ва анамнезни йиғиш
· Юракни тез уриши.
· Периферик шишлар.
· Ҳолсизлик, тез чарчаш.
· Вазннинг камайиши.
2. Клиник кўрик
- Ташқи текширувни ўтказинг: нафас сиқиши тинч ҳолатда ёки зўриқишдан кейин; бемор безовта; кўп терлашлик; цианоз; оёқларнинг совуқлиги; кўз склераси ва терининг сарғайганлиги, озғинлик.
- АБни ўлчанг: ошган, меъёрда ёки пасайган бўлиши мумкин.
- Пулсни аниқланг – тахиакардия тинч ҳолатда ёки зўриқишда.
- Нафас олиш тезлигини аниқланг: бунда ётган ҳолатда ўтирган ҳолатга нисбатан ортиб кетади.
· Бўйин веналарининг бўртиши, сезиларли бўйин пулсациясини аниқланг.
- Кўкрак қафасини текширинг: бўртиб чиқиш, юрак уриш чўққисининг силжиши, тарқалган юрак учи турткиси.
- Юрак аускултациясини ўтказинг: III тон эшитилади, систолик шовқин.
- Ўпка аускултациясини ўтказинг: ўпканинг пастки бўлимларида ёки ўпканинг бутун сиртида нам хириллашлар.
- Қоринни текширинг: гепатомегалия.
- Тананинг пастки қисмларини текширинг: оёқда симметрик шишлар.
3. Лаборатор ва инструментал текширув
· Умумий қон таҳлили.
· Умумий сийдик таҳлили.
· Қон зардобидаги креатинин.
· Жигар ферментлари – АЛТ, АСТ ва билирубин.
· Қон зардобидаги глюкоза.
· ЭКГ (чап қоринча гипертрофияси, ЮИКда ST сегментидаги ва Т тишчаларидаги носпецифик ўзгаришлар, ритмнинг бузилиши – ҳилпилловчи аритмия ва ўтказувчанликнинг бузилиши, илгари ўтказилган ЎМИнинг белгилари).
Кўрик ва текширувлар натижалари асосида УАШ қуйидаги тасниф бўйича диагноз қўйиши лозим:
NYHA (Нью-Йорк кардиологлари ассоциацияси) бўйича СЮЕ таснифи
Функционал синфлари:
· I синф: фаоллик чекланмаган. Кундалик жисмоний зўриқишларда ҳолсизланиш, нафас сиқиши, юракни тез уриши кузатилмайди.
· II синф: фаоллик бир мунча чекланган, аммо тинч ҳолатда шикоят йўқ. Кундалик зўриқиш (масалан, оғир нарсаларни кўтариш) ҳолсизланишга, нафас сиқишига, юракни тез уришига сабаб бўлиши мумкин.
· III синф: фаоллик сезиларли чекланган. Озгина жисмоний зўриқишда ҳам шикоятлар бор. Тинч ҳолатда шикоят йўқ.
· IV синф: фаоллик кескин чегараланган. Тинч ҳолатда ҳам шикоятлар бор ва озгина зўриқишларда кучаяди.
4. ҚВП/ОПда даволаш
Номедикаментоз даволаш
· Ҳаёт тарзини ўзгартириш.
· Чекишни тўхтатиш.
· Алкогол истеъмолини тўхтатиш.
· Вазнни назорат қилиб бориш.
- семиз беморларда тана массасини камайтириш;
- мустақил равишда кунда тана вазнини ўлчаш. Агар 2 кунда 1,5 – 2 кг дан вазн ортса, умумий амалиёт врачига ёки мутахассисга мурожаат қилиш;
- юрак кахексияси ёки озиқланишда етишмовчилик белгиларини баҳолаш.
· Тинч ҳолат ва жисмоний фаоллик.
- тинч ҳолат фақат ЎЮЕ ва декомпенсацияланган СЮЕда буюрилади;
- симптомларни келтириб чиқармайдиган кундалик жисмоний фаоллик тавсия этилади.
· Ҳамроҳ касалликлар (ЮИК, АГ, ҚД ва ҳ.к.) симптомларини мунтазам назорат қилиш, депрессияни аниқлаш ва даволаш.
ҚВП/ОПда медикаментоз даволаш
· Фақат I ва II ФС билан оғриган беморлар.
· ААФ ингибиторлари ёки,
· Ангиотензин II рецептори антогонистлари ва/ёки,
· Юрак гликозидлари.
5. КТМП кардиологига йўллаш мезонлари
· Бирламчи аниқланган юрак етишмовчилиги диагнозини тасдиқлаш.
· Уйда тиббий ёрдам кўрсатишнинг қийинчиликлари.
· Юрак етишмовчилигининг юқори/оғир даражаси.
· Биринчи йўналиш дори воситалари – ААФ ингибиторлари ва бета-блокаторлар билан даволаш шароитида назорат қилиб бўлмайдиган юрак етишмовчилиги.
· Стенокардия сабаб бўлган юрак етишмовчилиги.
· Юрак етишмовчилиги вазиятида ҳилпилловчи аритмия ёки ритмнинг бузилиши.
· Ҳамроҳ касалликлар, юрак етишмовчилигини кучайтирувчи симптомлар: ЎСОК, анемия, буйрак етишмовчилиги, қалқонсимон без касаллиги, подагра, периферик қон томирлари касаллиги.
КТМП даражасида диагностика ва даволаш
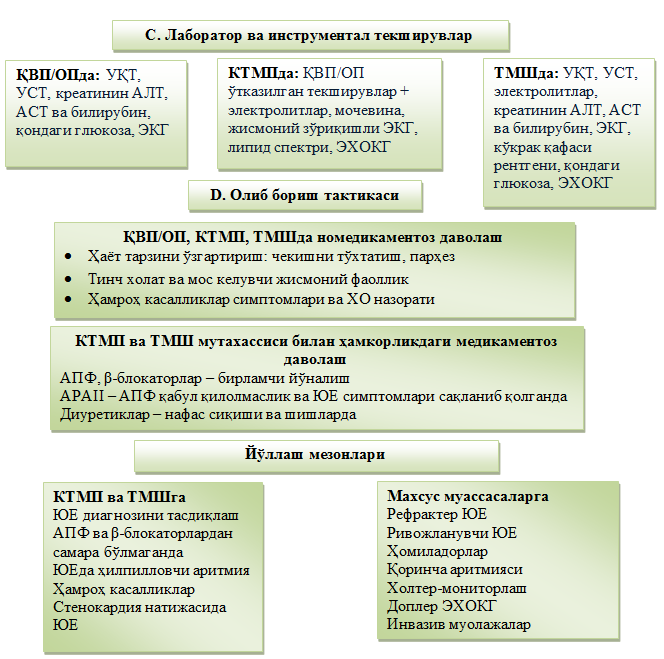
1. Шикоят ва анамнез йиғиш
2. Клиник кўрик. NYHA (Нью-Йорк кардиологлари ассоциацияси) бўйича СЮЕ таснифига қаранг.
3. Лаборатор-инструментал текширув
· Электролитлар – калий, натрий, мочевина.
· Жисмоний юкламали (тредмил ёки велоэргометрда) ЭКГ.
· Липид спектри.
· Кўкрак қафаси рентгени (юрак соясининг кенгайиши, ўпка веналари соясининг кенгайиши, ўпка соҳаси тиниқлигининг пасайиши, плеврада суюқлик тўпланиши).
· ЭХОКГ – қоринчалар ўлчами ва функцияси, клапанлар ҳолати, деворолди тромблар, перикардиал суюқлик; гемодинамик кўрсаткичлар: юракнинг қонни отиб бериши, ўпка артерияси босими.
Бошқа ёндош касалликлар, СЮЕ асоратлари сабаблари ва қўзғатувчи омилларни бартараф этиш мақсадида қуйидагилар тавсия этилади:
4. КТМПда даволаш
Номедикаментоз даволаш
· Ҳаёт тарзини ўзгартириш.
· Чекишни тўхтатиш.
· Алкогол истеъмолини тўхтатиш.
· Парҳез: туз истеъмолини кунда >5 г дан оширмаслик; оғир ЮЕда – суюқлик истеъмолини 1,5 л/сут да оширмаган ҳолда чеклаш.
· Вазнни назорат қилиш.
· Тинч ҳолат ва жисмоний фаоллик.
· Ҳамроҳ касалликлар (ЮИК, АГ, ҚД ва б.) симптомлари, хавфлли омилларнинг доимий назорати, депрессияни аниқлаш ва даволаш.
Медикаментоз даволаш
· Чап қоринча систолик дисфункцияси оқибатида юзага келган юрак етишмовчилиги билан оғриган барча беморларга Нью-Йорк кардиологлар ассосициацияси таснифи бўйича аниқланган функционал синфдан қатъий назар, ААФ ингибиторлари қон зардобидаги мочевина ва креатинин миқдорининг дастлабки назорати остида тавсия этилади.
· Чап қоринча систолик дисфункцияси оқибатида юрак етишмовчилиги билан оғриган барча беморларга қарши кўрсатмалар (анамнезида бронхиал астма, юрак блокадалари, симпомотик гипотония) бўлмаса, Нью-Йорк кардиологлари ассоциацияси таснифи бўйича аниқланган функционал синфдан қатъий назар, бета-блокаторлар, пулсни, АБни ва СЮЕнинг клиник симптомларини назорати остида тавсия этилади. Чап қоринча систолик дисфункцияси оқибатида юрак етишмовчилиги билан оғриган барча беморларга агар ААФ ингибиторларини қабул қила олмаслик кузатилса, ААФ ва бета-блокаторларнинг комбинацияси билан даволашга қарамасдан юрак етишмовчилиги симптомлари сақланиб қолса ангиотензин II рецеторларининг антагонистлари тавсия этилади.
· Чап қоринча систолик дисфукнцияси оқибатида ўртача ва оғир юрак етишмовчилиги билан оғриган беморларда буйрак етишмовчилиги ва гиперкалиемия бўлмаса алдостерон антогонистлари – спиронолактонлар кам дозада тавсия этилади.
· Диуретиклар: ковузлоққа таъсир этувчи ва/ёки тиазид диуретиклари нафас сиқиши ва шишлари ( тўпиқ соҳасида ва ўпкадаги шишлар) бўлган беморларга тавсия этилади.
· Юрак етишмовчилиги белгилари сақланиб қолган барча беморларга синус ритми вазиятида, бирламчи ва иккиламчи дори воситалари билан ўтказилган даволашдан қатъий назар юрак гликозидлари қўшимча дори воситаси сифатида тавсия этилади. Дигиталис интоксикацияси симптомларининг назорати олиб борилиши керак.
5. ТМШга йўллаш мезонлари
· Сурункали юрак етишмовчилиги хуружи.
· ЎКС – ЎМИ ёки НС келтириб чиқарган юрак етишмовчилиги.
· СЮЕнинг III-IV синфлари.
ТМШ даражасида диагностика ва даволаш
1. Шикоят ва анамнез йиғиш
2. Клиник кўрик . NYHA (Нью-Йорк кардиологлари ассоциацияси) бўйича СЮЕ таснифига қаранг.
3. Лаборатор-иниструментал текширув. (ҚВП, КТМПда ўтказилган таҳлилларга қўшимча): динамикада ЭКГ, қондаги мочевина, креатинин, жигар ферментлари – АЛТ, АСТ ва билирубин, кўкрак қафаси рентгени (юрак соясининг катталашиши, ўпка венаси соясининг катталашиши, ўпка чегараси тиниқлигини камайиши, плеврадаги суюқлик), қон зардобидаги глюкоза.
4. ТМШда даволаш
ТМШ терапевти ва КТМП кардиологи ҳамкорлигида амалга оширилади.
Номедикаментоз даволаш
· Чекиш, алкоголни кўп истеъмол қилишни тўхтатиш.
· Ош тузи истеъмолини 5 г/сут.гача камайтириш.
Медикаментоз даволаш
· ААФ ингибиторлари, қон зардобидаги мочевина ва креатинин миқдорини назорат қилиш.
· Пулс, АБ ва СЮЕнинг клиник симптомлари назорати остида, қарши кўрсатмалар (анамнезида бронхиал астма, юрак блокадалари, симпомотик гипотония) бўлмаса бета-блокаторлар тавсия этилади.
· ААФ ингибиторларини қабул қила олмаслик кузатилса, ААФ ва бета-блокаторларнинг комбинацияси билан даволашга қарамасдан юрак етишмовчилиги симптомлари сақланиб қолган ҳолатларда ангиотензин II рецепторларининг антагонистлари тавсия этилади.
· Алдостерон антогонистлари – спиронолактонлар буйрак етишмовчилиги ва гиперкалиемия бўлмаган ҳолларда кам дозада тавсия этилади.
· Диуретиклар: қовузлоққа таъсир этувчи ва/ёки тиазидли диуретиклар нафас сиқиши ва шишлари (тўпиқ соҳасида ва ўпкадаги шишлар) бўлган беморларга тавсия этилади.
· Юрак гликозидлари қўшимча даволаш сифатида тавсия этилади. Дигиталис интоксикация симптомларининг назорати, албатта олиб борилиши керак.
5. Вилоят кадиология диспансерига йўллаш мезонлари
· Рефрактор юрак етишмовчилиги билан оғриган беморлар.
· Ривожланиб борувчи юрак етишмовчилиги.
· Юрак етишмовчилиги бор аёлларда ҳомиладорликни режалаштиришю
· СЮЕ сабабларини аниқлаш – дилятацион кардиомиопатия ёки ЮИК.
· ЭКГда синус ритми вазиятида 0.12 сек.дан катта QRS компплекслар.
· Қоринча аритмиясининг дастлабки кўринишлари.
· Зўриқиш синамаларини ўтказиш.
· Инвазив муолажалар учун кўрсатмаларни аниқлаш (пейсмекер, дефибриллятор ва ҳ.к.).
· Нью-Йорк таснифи бўйича юрак етишмовчилигининг функционал синфини ҳисобга олган ҳолда жисмоний машқларнинг индивидуал дастурини ишлаб чиқиш.
6. Кейинги кузатув ва реабилитация
КТМП ва ТТБнинг турли мутахассислари билан биргаликда умумий амалиёт шифокорлари ва тиббий ҳамширалар ҳамкорлигида ўтказилади ва қуйидагиларни ўз ичига олади: касаллик ҳақида ахборот бериш/ўргатиш, мунтазам тиббий парвариш, руҳий қўллаб-қувватлаш, жисмоний зўриқиш бўйича якка тартибдаги дастурни ишлаб чиқиш, хавфли омилларга таъсир этиш:
· Алкогол истеъмолини чеклаш.
· АГни эртароқ аниқлаш, назорат қилиш ва даволаш.
· ҚДни эрта аниқлаш ва даволаш.
· Самарадор дастурлар ва маслаҳатлардан фойдаланган ҳолда беморлар учун фаол тиббий тарғиботни олиб бориш (ЮҚТК профилактикаси ва асоратлари бўйича адаптация қилинган ПЭН протоколига қаранг).
ҚВП, ОП, КТМП, ТМШда СЮЕни диспансер кузатиш режаси
|
Диагностика ва даволаш тадбирлари |
ҚВ П/ Қ П |
КТМП |
ТМШ |
|
Мутахассислар маслаҳати. Диагностик муолажалар | |||
|
Кардиолог маслаҳати |
- |
+ |
+ |
|
Невропатолог маслаҳати |
- |
К/Ў |
К/Ў |
|
Эндокринолог маслаҳати |
- |
К/Ў |
К/Ў |
|
Нефролог шифокор маслаҳати |
- |
К/Ў |
К/Ў |
|
Қон босимини қайд этиш |
+ |
+ |
+ |
|
Лаборатор текширувлар | |||
|
УҚТ |
+ |
+ |
+ |
|
УСТ |
+ |
+ |
+ |
|
Қон зардобидаги мочевинани аниқлаш |
- |
+ |
+ |
|
Қон зардобидаги глюкозани аниқлаш |
+ |
+ |
+ |
|
Қон зардобидаги холестеринни аниқлаш |
- |
+ |
- |
|
Липид спектри |
- |
К/Ў |
- |
|
АЛТ, АСТни аниқлаш |
+ |
+ |
+ |
|
Креатининни аниқлаш |
- |
+ |
+ |
|
ТТГ, Т3, Т4 |
- |
+ |
- |
|
Кўкрак қафасини умумий рентгенографияси |
- |
К/Ў |
К/Ў |
|
ЭКГ |
+ |
+ |
+ |
|
Жисмоний зўриқишли ЭКГ (велоэргометрия) |
- |
К/Ў |
- |
|
ЭХОКГ (доплерэхокардиография) |
- |
+ |
+ |
|
Буйрак УТТ |
- |
К/Ў |
К/Ў |
|
Медикаментоз и н о медикаментоз даволаш | |||
|
Медикаментоз даволашнинг дастлабки тавсияси |
- |
+ |
+ |
|
Медикаментоз даволаш коррекцияси |
- |
+ |
+ |
|
Медикаментоз даволаш назорати |
+ |
+ |
+ |
|
Номедикаментоз даволаш |
+ |
+ |
+ |
К/Ў – кўрсаткич бўйича ўтказилади
+ – албатта ўтказилади
ЎТКИР ЮРАК ЕТИШМОВЧИЛИГИ
Таърифи
Ўткир юрак етишмовчилиги – бу клиник синдром миокарднинг юракка ёки юракка боғлиқ бўлмаган анатомик ва/ёки функционал вазифасининг бузилиши симптомларининг тез юзага келиши билан ифодаланади. Ушбу атама кўпинча кутилмаганда ривожланадиган ЎЮЕ, ўткир чап қоринча етишмовчилигини (ЧҚЕ) ёки сурункали юрак етишмовчилиги декомпенсациясини аниқлаш учун қўлланилади. Бундан ташқари, ушбу атама гипертензив ЎЮЕ, ўпка шиши, кардиоген шок, ўнг тарафлама ЎЮЕ англатади. Кўпинча СЮЕнинг кескин хуружи ўткир юрак етишмовчилигининг кўп тарқалган шакли ҳисобланади.
Эпидемиологияси
ЎЮЕнинг сабаблари хилма-хил. У кўпинча СЮЕ декомпенсацияси натижаси бўлиб, у юрак касаллигига учрамаган беморларда ҳам юзага келиши мумкин. ЎЮЕ асосини ташкил этувчи касалликнинг кучайиши билан бир қаторда, ЎЮЕ юзага келиши юракка боғлиқ ва боғлиқ бўлмаган бир қатор сабаблар: ЎМИ, аритмия, ўпка шиши, ўпка эмболияси, астма, анафилаксия, Ўпка сурункали обструктив касаллигининг хуружи, шок ҳолатлари, пневмония, пневмоторакс ва бошқалар бўлиши мумкин.
ҚВП даражасида диагностика ва даволаш
1. Шикоят ва анамнез йиғиш
· Нафас сиқишининг тунги хуружлари ва унинг ўтирганда ёки турганда яхшиланиши.
2. Клиник кўрик
- Ташқи кўрикни ўтказинг: диспноэ.
- АБни ўлчанг ошган, меъёрда ёки пасайган бўлиши мумкин.
- Пулсни аниқланг – тахикардия.
- Нафас олиш тезлигини аниқланг: ўтирган ҳолатга нисбатан ётган ҳолатда ортади.
- Юрак аускултациясини ўтказинг: тахикардия.
- Ўпка аускултациясини ўтказинг: ҳар икки томонда, пастки қисмларда нам крипитацияли хириллашлар.
- Оёқларни текширинг: Ўнг қоринча етишмовчилигида тўпиқ/думғаза соҳаларида шиш.
3. Лаборатор-инструментал текширув
4. ҚВП/ОПда даволаш
Бемор чақирган жойга зудлик билан етиб бориш.
· Анамнез ва физикал текширув натижалари асосида имкон қадар тезроқ сабабларни аниқлаш ва бир вақтнинг ўзида тез ёрдамни чақириш.
· Ҳар қандай ҳолда ва сабаблар аниқланмаса, шифохонага қадар биринчи тиббий ёрдамни кўрсатган ҳолда зудлик билан ТМШга ётқизиш:
· Кислородотерапия.
Имконият бўлганда :
· Диуретиклар: фуросемид в/и 20-50 мг аста-секин (ёки буметанид 1-2 мг).
· Морфин в/и 5-10 мг.
· Вазодилятаторлар: нитратлар – нитроглицерин таблеткада ёки спрей кўринишида тил остига 2 марта сепиш (АБ назорати остида).
· Метоклопромид в/и 10 мг кўрсатма бўйича.
5. ТМШга йўллаш мезонлари
· Сабаби аниқланган ёки аниқланмаганлигидан қатъий назар ЎЮЕ касалхонага ётқизиш учун абсолют кўрсатма ҳисобланади.
ТМШ даражасида диагностика ва даволаш
1. Шикоят ва анамнез йиғиш *
2. Клиник кўрик *
3. Лаборатор-инструментал текширув: умумий қон таҳлили, умумий сийдик таҳлили, қон зардобидаги креатинин, жигар ферментлари – АЛТ, АСТ ва билирубин, қон зардобидаги глюкоза, ЭКГ (чап қоринча гипертрофияси, ЮИКда ST сегменти ва Т тишчасида ишемик ўзгаришлар, ритм ва ўтказувчанликнинг бузилиши, илгари ўтказилган ЎМИ белгилари), кўкрак қафаси рентгени (юрак соясининг кенгайиши, ўпка веналари соясининг кенгайиши, ўпка майдони тиниқлигининг камайиши, плеврадаги суюқлик), пулсоксиметрия.
4. ТМШда даволаш
Пулсоксиметрияда кислород билан таъминланиш кўрсаткичи 94% бўлса, кислородотерапия. Агар анамнезда ЎСОК бўлса, кислород сатурациясини 88-92% чегарада ушлаб туриш зарур.
Имконият бўлса:
5. Вилоят кардиология диспансерига йўллаш мезонлари
· ЎЮЕнинг хуружи сабаблари, оғирлигига, ўтказилган тадбирларнинг самарадорлиги ва ижтимоий қўллаб-қувватлашга қараб юборилади.
6. Кейинги кузатув ва реабилитация
· ЎЮЕнинг хуружи сабаблари, оғирлигига, ўтказилган тадбирларнинг самарадорлиги ва ижтимоий қўллаб-қувватлашга боғлиқ ҳолда (СЮЕ бўйича юқорида келтирилган протоколга қаранг).
ЎЮЕни ҚВП, ОП, КТМП, ТМШда кузатиш режаси
|
Диагностика ва даволаш тадбирлари |
ҚВП |
КТМП |
ТМШ |
|
Мутахассислар маслаҳати. Дигностик муолажалар | |||
|
ЭКГ |
+ |
+ | |
|
ЭКГ, АБ, ЮУЧ мониторинги |
+ |
+ | |
|
рСО2 |
- |
+ | |
|
Оксигенотерапия |
+ |
+ | |
|
Лаборатор текширувлар | |||
|
УҚТ |
- |
+ | |
|
УСТ |
- |
+ | |
|
Қондаги креатининни аниқлаш |
- |
+ | |
|
Қон зардобидаги глюкозани аниқлаш |
- |
+ | |
|
Қон зардобидаги холестеринни аниқлаш |
- |
+ | |
|
Липид спектри |
- |
К/Ў | |
|
АЛТ, АСТни аниқлаш |
- |
+ | |
|
Қондаги билирубин |
- |
+ | |
|
Қўкрак қафасининг умумий рентгени |
- |
К/Ў | |
|
ЭХОКГ (доплерэхокардиография) |
- |
К/Ў | |
|
Буйрак УТТ |
- |
К/Ў | |
|
Шошилинч медикаментоз тадбирлар |
+ |
+ | |
К/Ў – кўрсатма бўйича ўтказилади
+ – албатта ўтказилади
Юрак етишмовчилиги билан оғриган беморлар диагностикаси ва олиб бориш алгоритми

ЮРАК РИТМИ ВА ЎТКАЗУВЧАНЛИГИНИНГ БУЗИЛИШИ
ХКТ бўйича шифри – 10:
Ритм бузилиши: 147 - 149.9
Ўтказувчанликнинг бузилиши: 144-145.9
Касаллик таърифи
Аритмия
Юрак ритмининг бузилиши, ёки аритмия бу:
- 1 дақиқада ЮҚТ > 100 ёки < 60.
- Ҳар қандай кўринишдаги нотўғри ритм.
- Ҳар қандай носинусли ритм.
· Юракнинг ўтказувчи тизими турли соҳалари бўйича импулс ўтказувчанлигининг бузилиши.
Шундай қилиб, “юрак ритмининг бузилиши” (“аритмия”) турлича механизмга, клиник манзарага ва прогностик аҳамиятга эга бўлган бузилишлар, ҳосилалар ва электр импулсларини ўтказувчанлигини бирлаштирувчи термин.
Эпидемиологияси
Юрак ритмининг бузилиши кўпинча ўткир коронар синдром, сурункали юрак ишемик касаллиги ва кардиохирургик муолажалар натижасида келиб чиқади. Аритмиянинг яна бир кенг тарқалган тури – суправентрикуляр тахикардия бундан мустасно бўлиб, унинг сабаби ҳосил бўлган қўшимча ўтказувчи йўлларнинг активлашиши билан боғлиқ.
Тахикардия
Таърифи
Тахикардия – бу симптомнинг сабаби турлича бўлиб, юрак ритми қисқаришларини бошқарувчи электр импулслари генерациясининг бузилиши натижасидир.
Тахикардия – уч ёки ундан ортиқ кетма-кет келадиган юрак циклининг бир дақиқада 100 ёки ундан ортиқ тезлик билан уриши. Тарқалиши ҳар қандай ёшда учраши мумкин.
Эпидемиологияси
Энг кенг тарқалган тахикардия бу – синусли тахикардиядир, соғлом одамларда ва турли юрак ва юрак билан боғлиқ бўлмаган касалликлар билан оғриган шахсларда учрайди. Кўпинча ҳамроҳ касалликнинг симптоми ёки белгиси сифатида аниқланади. Кўпчилик беморларда, анамнез ва физикал текшириш, асосий сабаб ёки муаммони истисно қилиш имконини беради.
Хавфли омиллар
- Дори воситалар.
- Наркотиклар.
- Алкогол.
- Чекиш.
- Жисмоний гиподинамия.
ҚВП даражасида диагностика ва даволаш
1. Шикоят ва анамнез йиғиш
Анамнезни синчковлик билан йиғиш ва қуйидагиларни аниқлаш зарур:
- Юрак уришини сезиш – давомийлиги, тезлиги.
· Ритм характери (бемор юрак уришида вужудга келаётган ўзгаришларни қуйидагича тасвирлайди: тўсатдан туртишлар, юрак уришида нотекисликлар, “юракнинг тўхтаб қолиши” сезгиси ва бошқа.).
- Бош айланиши.
· Юрак уришини тезлаштирувчи ёки секинлаштирувчи омиллар.
· Ҳамроҳ симптомлар – кўкракдаги оғриқ, ҳушни йўқотиш, терлаш.
· Анамнезда – ЮҚТК, АГ, ҚД, гиперлипидемия, қалқонсимон без касаллиги.
· Анамнезида дори воситалар.
- Наркотик истеъмоли.
- Алкоголни кўп истеъмол қилиш.
- Чекиш.
- Жимоний гиподинамия.
- Касб.
2. Клиник кўрик
· Анемия, тиреотаксикоз, безовталик, бошқа тизимли касалликлар, юрак етишмовчилиги белгиларини аниқлаш учун ташқи текширув.
· АБ ошган, меъёрда ёки пасайган бўлиши мумкин.
· Пульс – тезлиги, тинч ҳолатда ёки юкламалардаги тахикардия.
· Ритм – ритмик, норегуляр.
· Бўйин веналарининг бўртиши, кўринувчан бўйин пулсацияси.
- Кўкрак қафаси назорати: чап қоринча гипертрофияси белгиларининг аниқланиши – бўртиб чиқиши, юрак учи турткисининг силжиши.
- Юрак аускултацияси: норегуляр ритм, патологик юрак тонлари, шовқинлар.
- Ўпка аускултацияси: пастки кисмда ёки бутун ўпка бўйлаб нам хириллашлар.
3. Лаборатор ва инструментал текширув
· Тинч ҳолатда ЭКГ.
· Умумий қон таҳлили.
· Умумий сийдик таҳлили.
· Қондаги глюкоза.
4. ҚВП/ОПда даволаш
Кўп учрайдиган турли аритмиялар
Синусли тахикардия
- ЭКГ интерпретацияси: Юрак уриш тезлиги 100 ёки ундан ортиқ бўлганда патологик ўзгаришларсиз синусли тахикардия белгилари.
- Тахикардия сабаби қуйидагилар бўлиши мумкин: инфекция, лихорадка, оғриқ, ЎМИ, шок, жисмоний юкламалар, безовталик, асабийлашиш, ЮЕ, дори воситалари, анемия, тиреотоксикоз.
· Тегишли мутахассис аниқлаган сабабга мувофиқ даволаш тактикасини танлаш.
Қоринча экстрасистолияси
· Хавфли ёки хавфсиз келиб чиқиш сабабларини аниқлаш (ЎМИ ва/ёки ЎЮЕ натижасида, ва/ёки заҳарланишлар ва б.).
· Кофеин, алкогол ва чекишдан воз кечиш.
· Экстрасистоллар кўплигида (100 уриш/соат дан ортиқ) – КТМП кардиологи маслаҳати.
Пароксизмал суправентирикуляр тахикардия (ПСВТ)
· Алкогол, кофеин истеъмоли, чекишни тўхтатиш тавсия этилади.
· Хуруж давом этса ТМШга йўлланади.
Бўлмачалар фибрилляцияси/ҳилпиллаши (ҳилпилловчи аритмия)
ЭКГ белгилари: кўпинча тахикардия доимий ёки доимий бўлмаган қисқа QRS комплекслари билан, Р тишчанинг майда тўлқинли шакли ёки унинг бўлмаслиги.
Кўпинча ЭКГда бўлмачалар ҳилпиллаши билан титраши биргаликда учрайди.
Титрашнинг ЭКГ белгилари: Р тишчанинг доимий йирик тўлқинли - «аррасимон» шакли билан юрак уришининг тезлиги дақиқада 300 мартагача, тахикардия вазиятида қисқа QRS комплекси билан юрак уришининг тезлиги дақиқада 100-150 мартагача. Бўлмачалар фибрилляцияси/ҳилпиллаши ва титраши кекса ёшлилар орасида тарқалган (9%), кўпинча белгиларсиз кечади, пароксизмал шаклида бўлиши мумкин.
Сабаблари: ЮИК/ ЎМИ, митрал пороклар (митрал клапан етишмовчилигига нисбатан стенозларда кўпроқ), гипертиреоз, юқори АБ. Инфекция сунъий равишда қўзғаши мумкин. Мия инсулти, ЮЕ ривожланишининг хавфли омили.
· ЭКГ интерпретацияси
· Агар ЭКГда миокард инфаркти ёки ностабил стенокардия белгилари бўлса биринчи ёрдам кўрсатилади ва касалхонага ётқизилади.
· Ҳар қандай ҳамроҳ касалликлар (масалан, пневмония) даволанади.
· Кардиолог тавсия этган медикаментоз даволашни назорат қилиб бориш.
Қоринча тахикардияси
· Тез ёрдамни чақириш ва ТМШга ётқизиш.
· Агар бемор ҳушида бўлса, О2 бериш.
· В/и лидокаин юбориш.
· Агар пулс аниқланмаса, юрак тўхтаганда кўрсатиладиган ёрдамни кўрсатиш.
Рефрактерли қоринча тахикардияси
· ТМШ касалхонасига ва/ёки КТМП кардиологига зудлик билан йўллаш.
5. КТМП кадиологига йўллаш мезонлари, агар:
· Кўп учрайдиган қоринчалар экстрасистоласи – 1 дақиқада 5 тадан ортиқ.
· Қоринча тахикардияси.
· Медикаментоз антиаритмик даволашни танлаш.
· Анамнезда пароксизмал суправентрикуляр тахикардия, ёки
· ЭКГда пароксизмал суправентрикуляр тахикардиянинг аниқланиши, ёки
· Пароксизмал суправентрикуляр тахикардияни тез бартараф этиш учун.
· Кўкракда оғриқ.
· Бош айланиши.
· Хуруж пайтида нафас сиқиши.
· Ҳилпилловчи артимия кўкракда оғриқ, паст АБ , I/II даражали ҚАЕ билан бирга кузатилганда, ёшларда, диагноз ёки даволашда шубҳа бўлганда, соталол ва верапамил билан қоринчалар титрашини даволашда самара бўлмаганда.
КТМП даражасида диагностика ва даволаш
1. Шикоят ва анамнез йиғиш*
2. Клиник кўрик*
3. Лаборатор ва инструментал текширув
ҚВП/ОПда ўтказилганларга қўшимча:
· ЭКГ – ритмограмма.
· Жисмоний юкламали ЭКГ (қарши кўрсатмлар бўлмаганда).
· Холтер мониторлаш.
· Юрагида шовқин, чап қоринча гипертрофияси белгилари бўлган 50 ёшдан кичик беморларга ЭхоКГ.
· Липид спектри.
· Қалқонсимон безнинг функционал ҳолатини баҳолаш (ТТГ, Т3, Т4).
· Электролитлар, Са2+
4. КТМПда даволаш
Синусли тахикардия
· Дигоксин, айниқса чап қоринча юрак етишмовчилиги симптомлари мавжуд бўлганда.
· Тегишли мутахассис аниқлаган сабабларга мувофиқ даволаш.
Қоринча экстросистолияси
· Хавфли ёки хавфсиз келиб чиқиш сабабларини аниқлаш.
· Чекиш, алкогол, кофеин истеъмолини тўхтатиш.
Пароксизмал суправентрикуляр тахикардия (ПСВТ)
· Агар ПСВТнинг сабаби ЎКС (ностабил стенокардия ёки ўткир миокард инфаркти), ёки юрак етишмовчилиги а деб шубҳа қилинса, ТМШга йўллаш. Текшириш ва даволаш мос равишда олиб борилади (ЎКС ва юрак етишмовчилиги бўйича протоколга қаранг).
Фибрилляция/Бўлмачалар ҳилпиллаши (ҳилпилловчи аритмия)
· Ҳилпилловчи аритмия симптомлари ва белгиларининг ЭКГ назорати.
· Амиодорон в/и, ёки
· Дигоксин, айниқса чап қоринча юрак етишмовчилиги симптомлари аниқланганда.
· Ҳилпилловчи аритмияси бор беморларга, тез қоринча реакцияси билан миокард ишемияси сақланганда, агар қарши кўрсатмалар бўлмаса бета-блокаторлар в/и тавсия этилади.
· Агар бета-блокаторларга қарши кўрсатмалар бўлса ва чап қоринча етишмовчилиги симптомлари кузатилмаса, ЮУТ пасайтириш мақсадида калций антогонистлари верапамил ёки дилтиазем в/и юборилади.
· Эмболияни олдини олиш мақсадида антикоагулянтлар тавсия этишни эътиборга олинг.
Қоринча тахикардияси
ЭКГ белгилари: QRS коплексини 0,12 сек. кўпроқ кенгайиши билан бирга юрак уриш тезлигининг дақиқада 100 мартадан кўп бўлиши, Р тишчанинг бўлмаслиги.
Даволаш
· Агар бемор ҳушида бўлса, О2 бериш.
· В/и лидокаин юбориш.
· Агар пулс аниқланмаса, юрак тўхтаганда кўрсатиладиган ёрдам кўрсатиш.
· ТМШга йўллаш.
Рефрактер қоринча тахикардияси
Даволаш
· Адреналин/эпинефрин в/и.
· Амиодарон в/и.
· ТМШга йўллаш.
5. ТМШга йўллаш мезонлари
· ЎКС – ЎМИ, ностабил тахикардия, шунингдек, шок, ЮЕ, дори дармонлар, тиреотоксикоз натижасида вужудга келган ҳар қандай аритмия.
· ПСВТ хуружининг узоқ вақт давомида бартараф этилмаганида.
· Кўкракдаги оғриқ, бош айланиши, хуруж пайтида нафас сиқиши.
· Қоринча тахикардияси.
· Тўсатдан ривожланган ҳилпилловчи аритмия.
ТМШ даражасида диагностика ва даволаш
1. Шикоят ва анамнез йиғиш
2. Клиник кўрик
3. Лаборатор ва инструментал текширув аритмия сабабларига тахмин қилинган ҳолда
· Агар сабаби ЎКС (ностабил стенокардия ёки ўткир миокард инфаркти), ёки
· Юрак етишмовчилиги бўлса, текширув мувофиқ равишда ўтказилади (ЎКС ва юрак етишмовчилиги бўйича протоколга қаранг).
4. ТМШ даражасида даволаш
Синусли тахикардия
· Дигоксин, айниқса чап қоринча юрак етишмовчилиги симптомлари аниқланганда.
Қоринча экстросистолияси
Пароксизмал суправентиркуляр тахикардия
· Чекишни, алкогол ва кофеинни истеъмол қилишни тўхтатишни тавсия этиш.
· Агар ПСВТ сабаблари – ЎКС (ностабил стенокардия ёки ўткир миокард инфаркти) ёки юрак етишмовчилиги бўлса даволаш (ЎКС ва юрак етишмовчилиги бўйича протоколга қаранг).
Фибрилляция/Бўлмача ҳилпиллаши (ҳилпилловчи аритмия)
· Агар сабаби – ЎКС (ностабил стенокардия ёки ўткир миокард инфаркти) ёки юрак етишмовчилиги бўлса даволаш (ЎКС ва юрак етишмовчилиги бўйича протоколга қаранг).
Қоринча тахикардияси
· В/и лидокаин юбориш.
· Агар пулс аниқланмаса, юрак тўхтаганда кўрсатиладиган ёрдам кўрсатиш.
Рефрактер қоринча тахикардияси
· Адреналин/эпинефрин в/и.
· Амиодарон в/и.
· Ихтисослаштирилган марказга юбориш.
5. Вилоят кардиология диспансерига юбориш мезонлари ва кўрсаткичлари
· Рефрактер қоринча тахикардияси.
· Номедикаментоз даволаш масаласини ҳал этиш – юқори частотали аблация.
· Электр кардиоверсия билан даволаш.
· Сурункали суправентрикуляр тахикардия.
· Волф-Паркинсон-Уайт синдроми.
· Қоринча тахикардиясида – дефибрилятор имплантацияси.
6. Кейинги кузатув ва реабилитация
Мақсад: тўсатдан юрак ўлими профилактикаси. Хавфли омилларни аниқлаш ва уларга таъсир этиш.
· Қандли диабет.
· АГ ва чап қоринча гипертрофияси.
· Носоғлом овқатланиш.
· Алкоголни кўп истеъмол қилиш.
· Психологик қўллаб-қувватлаш ва аралашиш.
· Ҳолатни баҳолаш босқичида, аҳволига қараб даволаш ва навбатдаги кузатув парваришини танлаш.
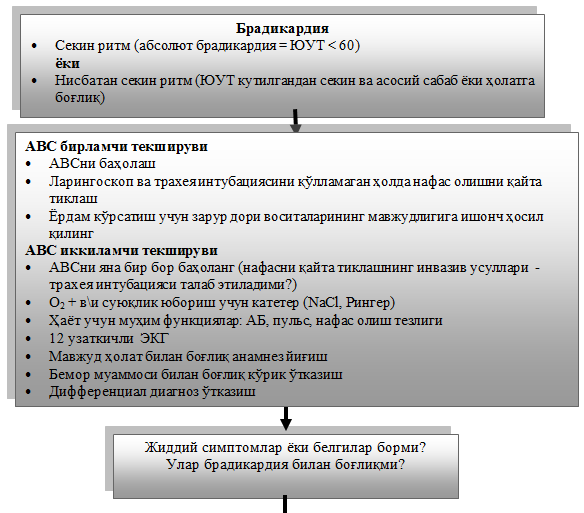
Брадикардия
Таърифи
Брадикардия - юрак қисқариши сонининг 1 дақиқада 60 тагача камайиши, аммо 40 тадан бўлмаганлиги билан ифодаланади.
Эпидемиологияси
Синусли брадикардия инфарктдан кейинги даврда кўп учрайдиган синдромдир. ЎМИ вазиятида ёки дори воситалар қабул қилганда (бета-блокаторлар, дигоксин) бирдан вужудга келиши мумкин. Кўпинча спортсменларда ва яхши машқ қилган одамларда, шунингдек, юрак ва юракка боғлиқ бўлмаган касалликлар билан оғриган кекса ёшдагиларда кўп учрайди. Кўпинча қуйидаги белгилар, ҳушдан кетиш, бош айланиши, ҳолсизлик, кўз олдининг қоронғилашиши, тўсатдан йиқилиш, нафас сиқиши билан намоён бўлади.
Кенг тарқалган брадиаритмияларни ЭКГ диагностикаси
- Синусли брадикардия: барқарор/доимий брадикардия. R-R 1,00 сек дан ортиқ, мунтазам, P-Q 0,20 секдан кичик.
Сабаблари: спорт билан шуғулланиш, вазовагал хуруж, дори воситалари (бета-блокаторлар, дигоксин), пастки девор МИ, синус тугунининг сустлиги синдроми, гипотиреоз, гипотермия, мия ичи босимининг ошиши, сариқ касаллиги. Шикоят/симптомлар аниқланганда зудлик билан мутахассисга юбориш. Симптомлар бўлмаганда ҳам, ўтказилаётган даво чоралари вазиятида ЮУТ 1 дақиқада 40.дан кам бўлса, албатта мутахассисга юбориш.
- Синус тугунининг сустлиги синдроми: бир қанча вариантлар бради- ва тахиаритмия кўринишида намоён бўлади, унинг асосий сабаби битта – синус тугунининг дисфункцияси, бунинг натижасида бардикардия асистолия билан, синоатриал блокада, бўлмачалар титраши, суправентрикуляр тахикардия келиб чиқиши мумкин. Кекса ёшдаги беморлар ўртасида кенг тарқалган. Беморнинг шикоятларини, ЭКГ белгиларини ЮУТ бир дақиқада 40 дан кам ёки R-R интервалнинг/паузнинг 3 сек. юқори бўлганини ҳисобга олиб кардиостимулятор масаласини ҳал этиш мақсадида кардиологга юборилади.
- Атрио-вентрикуляр блокада: Сабаблари – ЮИК, ДВ (дигоксин, верапамил), миокардит, кардиомиопатия, фиброз, Лим касаллиги (камдан-кам):
- 1 даражали АВ блокада: P-Q 0,20сек.дан ортиқ, QRS комплексининг тушиб қолиши йўқ;
- 2 даражали АВ блокада (Мобитц 1): P-Q интервалининг секин-аста узайиши ва кейинчалик қоринча қисқаришининг тушиб қолиши билан (QRS комплекси); Мобитц 2: P-Q интервали ўзгармаганида қисқаришларнинг (QRS комплекслари) мунтазам тушиб қолиши;
- АВ блокада 2:1 ўтиш билан: P-Q 0,20 сек.дан ортиқ, QRS комплексининг сезиларли узайиши билан комплексларининг мунтазам тушиб қолиши, масалан 2:1, яъни иккита бўлмача қисқаришига битта қоринча қисқариши қайд этилади;
- 3 даражали АВ блокада (тўлиқ АВ блокада) – бўлмачадан қоринчаларга импулслар ўтмайди. Бир-бирига боғлиқ бўлмаган ҳолда бўлмача ва қоринчаларнинг хаотик, тартибсиз қисқаришлари аниқланади. QRSнинг икки ёки ундан ортиқ комплексларининг тушиб қолиши рўй бериши мумкин.
ҚВП/ОП даражасида диагностика
1. Шикоят ва анамнез йиғиш
· Инфекция, интоксикация.
· Ўзини йўқотиш. Ҳушдан кетиш.
· Сариқ касаллиги.
· Спорт билан шуғулланиш.
· Юқумли касалликлар (дифтерия, гепатит, грипп, қорин тифи).
· ЮҚТК (ЮИК, туғма юрак нуқсони, миокардит) юрак ўтказиш тизимининг органик зарарланиши билан.
· ЮУТни пасайтирувчи дори воситаларни қабул қилиш.
2. Клиник кўрик
· Юрак етишмовчилиги белгилари ва симптомларини аниқлаш.
· ЎКС симптомларини аниқлаш.
· Ҳамроҳ касалликлар симптомларини аниқлаш .
3. Лаборатор ва инструментал текширув
· Тинч ҳолатда ЭКГ.
· Умумий қон таҳлили.
· Умумий сийдик таҳлили.
· Қон глюкозаси.
4. ҚВП ОП даражасида даволаш
· Брадикардия ва блокаданинг сабаби сифатида ЎКС (ЎМИ, ЮЕ) ва ЮЕ аниқланса, мувофиқ равишда касалхонагача бўлган ёрдам кўрсатилади (ЎКС ва ЮЕ клиник протоколига қаранг) ва ТМШ касалхонасига ётқизилади.
5. КТМП кардиологига йўллаш мезонлари
Даво чоралари қўлланилмаган 2 ва 3 даражали АВ блокадаларда ўлим кўрсаткичи 35%ни ташкил этади. Бундай беморлар симптомлар бўлмаганда ҳам, албатта кардиологга жўнатилади.
КТМП даражасида диагноситка ва даволаш
1. Шикоят ва анамнез йиғиш*
2. Клиник кўрик*
3. Лаборатор ва инструментал текширув ҚВП текширувига қўшимча равишда.
· ЭКГ – ритмограмма.
· Жисмоний юкламали ЭКГ (қарши кўрсатмалар бўлмаганда).
· Холтер мониторлаш.
· Юрагида шовқини, чап қоринча гипертрофияси белгилари бўлган беморларга ЭхоКГ.
· Липид спектри.
· Қалқонсимон безнинг функционал ҳолатини белгилаш (ТТГ, Т3, Т4).
· Жигар синамалари.
· Дигоксин концентрацияси даражаси (агар ўша вақтда қабул қилинса).
· Электролитлар, Са2+.
4. КТМП даражасида даволаш
· Симптоматик брадикардия ёки ўтказувчанликнинг бузилиши (блокадалар) бўлган беморлар қабул қилаётган брадиаритмияни чақирувчи дори воситалари, масалан, бета-блокаторлар, дигоксин, верапамил қабул қилишлари тўхтатилади.
· 1 даражали изоляцияланган АВ блокада, АВ блокада Мобитц 1 да даволаш талаб этилмайди.
· Қуйидаги симптомлар: систолик АБ 90мм.сим.уст.дан пасайганда, ЧҚЕ, ЮУТ 40 ур/дақ. кам бўлганда – в/и атропин юборилади, О2 берилади, шундан сўнг зудлик билан касалхонага ётқизилади.
· Брадикардия ва блокада сабаби сифатида ЎКС (ЎМИ, НС) ва ЮЕ аниқланганда, касалхонагача бўлган тегишли тиббий ёрдам кўрсатилади (ЎКС ва ЮЕ клиник протоколига қаранг) ва ТМШ ётқизилади.
· Шошилинч ва хавфли ҳолатлар бўлмаганда, ихтисослаштирилган муассасага юбориш масаласи ҳал этилади.
5. ТМШга йўллаш мезонлари
· Ўзини йўқотиш, ҳушдан кетиш билан кечадиган АВ блокадалар, брадикардия.
· Ўткир ҳолатлар, заҳарланишдан кейин вужудга келган брадикардия.
· ДВ (дори воситалари) дозасининг ошиб кетиши оқибатида вужудга келадиган брадикардия.
ТМШ даражасида диагностика ва даволаш
1. Шикоят ва анамнез йиғиш**
2. Клиник кўрик**
3. Лаборатор ва инструментал текшириш
· Брадикардия сабабларига боғлиқ ҳолда.
· Агар сабаби – ЎКС (ностабил стенокардия ёки ўткир миокард инфаркти) ёки юрак етишмовчилиги бўлса, тегишли равишда текширув ўтказилади (ЎКС ва юрак етишмовчилиги бўйича протоколга қаранг).
4. ТМШ даражасида даволаш
· Брадикардия сабабига боғлиқ равишда.
· Агар сабаби – ЎКС (ностабил стенокардия ёки ўткир миокард инфаркти) ёки юрак етишмовчилиги бўлса, даволаш тегишли равишда амалга оширилади + атропин тери остига буюрилади.
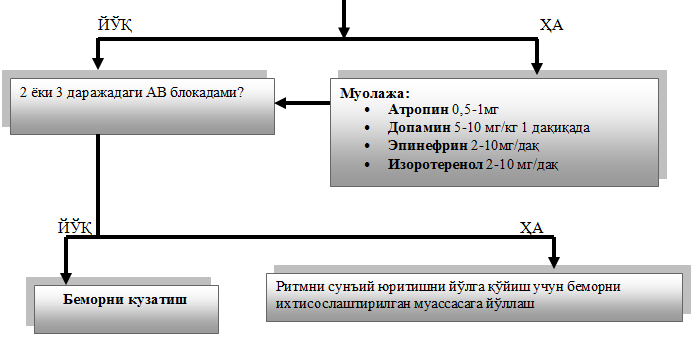
· 2 ёки 3 даражали АВ блокада:
ü Атропин 0,5-1мг
ü Допамин 5-10 мг/кг 1 дақиқада
ü Эпинефрин 2-10мг/дақ
ü Изоротеренол 2-10 мг/дақ
5. Вилоят кардиология диспансерига йўллаш мезонлари ва кўрсаткичлари
· Бош айланиши, ўзини йўқотиш, ЮЕни ҳосил бўлиши ва/ёки ривожланиши ва коронар етишмовчиликка олиб келувчи доимий синусли брадикардия.
· Синус-бўлмача тугунининг II-III даражали ўтуб кетувчи блокадаси ёки синус-бўлмача тугунининг тўсилиши ҳушдан кетиш билан.
· ЮУТнинг ҳаддан ташқари ортиши оқибатида жисмоний юкламани кўтара олмаслик.
· Яққол кўзга ташланувчи, медикаментоз даволанишга берилмайдиган, дақиқадаги ҳажми камайиш билан кечадиган, юрак етишмовчилиги ва эктопик қоринчалар аритмияси билан кечадиган синусли брадикардияни даволашда электрокаридостимуляция ёки доимий электрокардиостимулятор имплатанцияси зарурат бўлганида .
6. Кейинги кузатув ва реабилитация
Юқорида келтирилган – бўлмачалар фибрилляцияси ва аритмиясига қаранг.
ҚВП, ОП, КТМП, ТМШда юрак ритми ва ўтказувчанлиги бузилишларини диспансер кузатиш режаси
|
Диагностика ва даволаш тадбирлари |
Қ ВП/ О П |
КТМП |
ТМШ
|
|
1 |
2 |
3 |
4 |
|
Кардиолог маслаҳати |
- |
+ |
+ |
|
Невропатолог маслаҳати |
- |
К/Ў |
К/Ў |
|
Эндокринолог маслаҳати |
- |
К/Ў |
К/Ў |
|
ЭКГ |
+ |
+ |
+ |
|
ЭКГ ритмограмма |
- |
+ |
- |
|
ЭКГ жисмоний юклама билан |
- |
+ |
+ |
|
ЭКГ, АБ, ЮУТ, рСО2 мониторинги |
- |
+ |
+ |
|
Оксигенотерапия |
+ |
+ |
+ |
|
УҚТ |
+ |
+ |
+ |
|
УСТ |
+ |
+ |
+ |
|
АСТ, АЛТ |
- |
+ |
+ |
|
Қондаги билирубин |
- |
+ |
+ |
|
Креатинин |
- |
+ |
+ |
|
Қондаги глюкоза |
- |
+ |
+ |
|
Липид спектри |
- |
К/Ў |
- |
|
ТТГ, Т3, Т4 |
- |
К/Ў |
- |
|
Кўкрак қафаси рентгени |
- |
К/Ў |
К/Ў |
|
ЭХОКГ |
- |
К/Ў |
+ |
|
Медикаментоз ва номедикаментоз даволаш | |||
|
Дори моддалар билан даволаш |
- |
+ |
+ |
К/Ў – кўрсатма бўйича ўтказилади
(+) – албатта ўтказилади
Тахиаритмияни дифференциал диагностикаси ва даволаш жадвали
|
Тахиаритмия шакли ва ЭКГ белгилари |
Тактика |
|
Синусли тахикардия ёки патологик белгиларнинг йўқлиги |
Синусли тахикардия сабабини аниқлаш ва тегишли даволашни ўтказиш: инфекция, лихорадка, оғриқ, МИ, шок, жисмоний зўриқиш, хавотирланиш, асабийлашиш, НС, ДВ, анемия, тиреотоксикоз |
|
Қоринча экстрасистолияси: синус ритми фонида - Р тишчасисиз QRSнинг кенгайган комплексини муддатидан олдин намоён бўлиши |
Келиб чиқиш сабаби хафвсиз эканлигини тушунтириш. Кофеин, алкогол қабулидан ва чекишдан воз кечиш. Медикаментоз даво: бета-блокаторлар. Кўп учрайдиган экстрасистолияларда (соатига 100 дан кўп) –кардиолог маслахати |
|
Қоринча тахикардияси: QRSнинг кенгайган комплекси 0,12 сониядан кўп бўлганида юрак уриши бир дақиқада 100 мартадан кўп бўлиши, Р тишчасинингйўқлиги |
Тез тиббий ёрдамни чақириш. Агар бемор хушида бўлса О2 бериш, лидокаин в/и. Агар пулс аниқланмаса, юрак тўхташидаги ёрдам кўрсатилади («шошилинч холатлар»га қаранг) |
|
Пароксизмал суправентирикуляр тахикардия: ЮУТ 100 ур/дақ.дан кўп бўлганда QRSнинг мунтазам қисқа комплекслари, Р тишчанинг нотўғри жойлашуви |
Хуруж пайтида: каротид синуси массажи (кекса ёшдаги, анамнезида ЮИК, каротид шовқини, дигиталис интоксикацияси, транзистор ишемик ҳужуми бўлган беморларга маън этилади), Валсалва синови, юзни муз билан артиш (айниқса болаларда), агар хуруж давом этса, шошилинч ёрдам марказига йўллаш. Кардиолог маслаҳати учун кўрсатма: анамнезида пароксизмал суправентрикуляр тахикардия ёки ЭКГда пароксизмал суправентрикуляр тахикардия, ёки пароксизмал суправентрикуляр тахикардия хуружининг тез бартараф этилиши, кўкракдаги оғриқ, бош айланиши, хуруж пайтида нафас сиқиши. Медикаментоз даволаш: соталол, верапамил ёки амиодарон. Алкогол, кофеин истеъмолини ва чекишни маън этиш. |
|
Бўлмачалар ҳилпиллаши (ҳилпилловчи аритмия): тахикардия билан, тез-тез мунтазам ва мунтазам бўлмаган қисқа QRS комплексларида Р тишчанинг бўлмаслиги Ёки Бўлмачалар титраши: тахикардия фонида Р тишчасининг мунтазам катта тўлқинлари - «аррасимон» шакл. ЮУТ 300 ур/дақ.гача, QRSнинг қисқа комплекслари ЮУТ 100-150 ур/дақ. |
Кексалар орасида кенг тарқалган (9%), кўпинча асимптоматик, пароксизмал бўлиши мумкин. Сабаблари: МИ/ЮИК, митрал пороклар (митрал клапан етишмовчилигига қараганда стенозларда кўпроқ), гипертиреоз, юқори АБ. Инфекция оқибатида бўлиши хам мумкин. Мия инсулти, ЗС ривожалинишининг хавфли омили ҳисобланади. Даволаш: барча ҳамроҳ касалликларни даволаш (масалан, пневмония). Агар ҳилпилловчи аритмия симптомлари дигоксин фонида камаймаса, у ҳолда бета-блокаторлар ёки верапамил қўшилади. Амиодорон кардиолог томонидан тавсия этилади. Эмболияни олдини олиш мақсадида антикоагулянтлар тавсия этишни эътиборга олинг. Мутахассисга йўллаш учун кўрсатма: кўкракдаги оғриқ, паст АБ, КЕ I/II даражаси, ёшлар, диагноз қўйиш ва даволашдаги шубҳалар, соталол ёки верапамил билан ўтказилган даволаш самарасининг йўқлиги. |
Брадикардия алгоритми
*АВС:
А - AIRWAY- нафас йўллари ўтказувчанлиги, ҳуши аниклиги
В - BREATNING - нафас олишнинг мавжудлиги
C - CIRCULATION – қон айланиш бузилишининг белгилари, пулс
БЎЛМАЧАЛАР ТИТРАШИ ВА ФИБРИЛЛЯЦИЯСИ
(Ҳилпилловчи аритмия)
ХКТ бўйича шифри – 10:
Ритм бузилиши: 147-149.9
Бўлмачалар титраши ва фибрилляцияси: 148
Таърифи
Бўлмачалар фибрилляцияси (ҳилпиллаши) (БФ) – бўлмачаларнинг 1 дақиқада 400 мартадан кўп тезликда уриши, уларнинг хаотик, тартибсиз, норегуляр қўзғалишидир.
Бўлмачалар титраши – бўлмачалардаги патологик ўчоқларнинг қўзғалиши оқибатида юзага келадиган, мунтазам, бўлмачаларнинг 1 дақиқада 200-400 марта тезликда қисқаришидир.
Эпидемиологияси
Ҳилпилловчи аритмия – клиник амалиётда кўп учрайдиган, аритмиянинг турларидан бири бўлиб, юрак ритми бузилиши сабабли касалхонага ётқизиладиганларнинг тахминан 1/3 қисмини ташкил этади. Унинг тарқалиши аҳоли ёшининг ошиши ва кардиологик беморлар яшаш даврининг ортиши билан ортиб бормоқда. Ҳилпилловчи артимия кўпинча миокарднинг органик касалликлари билан боғлиқ бўлиб, шу билан бирга БФ оғриган беморларда миокарднинг органик патологияси аниқланмаган ҳолатлар ҳам мавжуд. БФ билан боғлиқ гемодинамик бузилишлар ва тромбоэмболик асоратлар касалликнинг, ўлим кўрсаткичининг ва тиббий хизмат харажатларининг сезиларли ошишига олиб келади.
ҚВП/ОП даражасида диагностика ва даволаш
1. Шикоят ва анамнез йи ғиш
· Юрак тез уришини сезиш.
· Кўкрак қафасидаги оғриқ.
· Нафас сиқиши.
- Ҳолсизлик.
· Қўрқиш ҳисси, қалтираш, титраш, полиурия, бош айланиши, ўзини йўқотиш (ритмнинг юқори тезлигида) билан кузатилиши мумкин.
2. Клиник кўрик
Ўлчанади:
· АБ ошган, меъёрда ёки пасайган бўлиши мумкин.
· Пулс – юрак қисқаришлари абсолют норегуляр ва аускултация пайтида ва билак артерияда пулс ҳисобланганда ЮУТдан пулснинг кам бўлиши.
· Юрак аускултацияси: тонлар, ритмнинг бир меёрида бўлиши, шовқинлар.
· Ўпка аускултацияси: нафас олиш, хириллашлар.
3. Лаборатор ва инструментал текширув
· Тинч ҳолатдаги ЭКГ.
· Умумий қон таҳлили .
· Умумий сийдик таҳлили.
· Қондаги глюкоза.
4. ҚВП/ОП даражасида даволаш
· Ҳилпилловчи аритмия ЎКС – ЎМИ ёки НСнинг сабаби эканлиги аниқланганда, касалхонагача бўлган тегишли тиббий ёрдам кўрсатилади ва ТМШ касалхонасига ётқизилади.
5. КТМП кардиологига йўллаш мезонлари
· Юрак етишмовчилигида ҳилпилловчи аритмия.
· Кўкракдаги оғриқ билан кечадиган ҳилпилловчи аритмия.
· Ҳилпилловчи аритмия ва ҚАЕ I/II даражаси.
· Ёшлик даври.
· Диагноз қўйиш ва даволашдаги шубҳалар.
КТМП даражасида диагностика ва даволаш
1. Шикоят ва анамнез йиғиш *
2. Клиник кўрик*
3. Лаборатор ва инструментал текширув
· ЭКГ – ритмограмма.
· Жисмоний юкламали ЭКГ (қарши кўрсатмалар бўлмаганда).
· 50 ёшдан кичик, юрагида шовқини, чап қоринча гипертрофияси белгилари бўлган беморларга ЭхоКГ.
· Липид спектри.
· Қалқонсимон безнинг функционал ҳолатини баҳолаш (ТТГ, Т3, Т;).
- Электролитлар, Са2+.
4. КТМП даражасида даволаш
· Барқарор ва доимий БФ бўлган беморларда тинч ҳолатда пулс тезлигини ўлчаш ва пулс тезлиги даражасини медикаментоз назорат қилиш.
· Амиодорон в/и, аста-секин оғиз орқали қабул қилишга ўтиш билан ёки,
· Дигоксин, айниқса чап қоринча юрак етишмовчилиги симптомлари аниқланганда.
· Миокард ишемияси сақланган, тез қоринча реакцияси ва БФ бўлган беморларга қарши кўрсатмалар бўлмаганда в/и бета-блокаторлар, кейинчалик оғиз орқали қабул қилишга ўтиш тавсия этилади.
· Агар бета-блокаторларга қарши кўрсатмалар бўлса ва чап қоринча юрак етишмовчилиги симптомлари бўлмаса, верапамил в/и, кейинчалик оғиз орқали қабул қилишга ўтиш тавсия этилади.
· Эмболиянинг олдини олиш мақсадида антикоагулянтлар (аспирин) тавсия этишни эътиборга олинг.
5. ТМШга йўллаш мезонлари
· Ҳилпилловчи аритмия сабаби ЎКС – ЎМИ ёки НС эканлиги аниқланганда, касалхонагача бўлган тегишли тиббий ёрдам кўрсатилади ва ТМШ касалхонасига ётқизилади.
· Ривожланувчи юрак етишмовчилиги асосидаги ҳилпилловчи аритмия.
· Ҳилпилловчи аритмия ва паст АБ.
ТМШ даражасида диагностика ва даволаш
1. Шикоят ва анамнез йиғиш *
2. Клиник кўрик*
3. Лаборатор ва инструментал текширув
- Аритмиянинг шубҳаланилган сабабига қараб текширув ўтказилади.
· Агар сабаби – ЎКС (ностабил стенокардия ёки ўткир миокард инфаркти) ёки юрак етишмовчилиги бўлса, мувофиқ равишда текширув ўтказилади (ЎКС ва юрак етишмовчилиги бўйича протоколга қаранг).
4. ТМШ даражасида даволаш
ТМШ терапевти ва КТМП кардиологи билан ҳамкорликда олиб борилади.
· БФни келтиб чиқарган сабабларни коррекциялаш (тиреотоксикоз, митрал стеноз, ЮИК ва б.).
· Антиаритмик даволашни танлаш.
· Бўлмачалар ҳилпиллашининг сурункали шаклида асосий масала – тахисистолик ҳолатдан (гемодинамик ўзгаришларга олиб келувчи) нормасистоликка ўтказиш.
Медикаментоз даволаш
Қисқа давр
· Амиодорон в/и ёки,
· Дигоксин, айниқса чап қоринча юрак етишмовчилиги симптомлари бўлганда ёки,
· БФ ва сақланувчи миокард ишемияси билан тез қоринча реакцияси билан оғриган беморларга қарши кўрсатмалар бўлмаса, в/и бета-блокаторлар тавсия этилади ёки,
· Верапамил в/и.
· Антикоагулянтлар (аспирин).
Тромбоэмболияни бартараф этиш – антитромботик даволаш
ТМШ терапевти ва КТМП кардиологи билан ҳамкорликда олиб борилади.
Антитромботик даволаш
· Антитромботик даволашни изоляцияланган фибрилляция ёки бошқа қарши кўрсатмалари бўлган беморлардан ташқари, БФ билан оғриган барча беморларда ўтказиш мақсадга мувофиқ.
· Антитромботик дорини тавсия этишда инсулт ёки қон кетиш хавфини ривожланишини ва бемор учун афзаллигини эътиборга олиш лозим.
· Инсулт ривожланиш хавфи юқори бўлган беморларга антикоагулянтларни доимий қабул қилиш тавсия этилади (халқаро нормаллаштирилган муносабат ([ХНМ] – 2,0-3,0)
· Антитромботик даво барча беморларга (ёши 75 дан юқори, гипертония, қандли диабет, юрак етишмовчилиги, чап қоринча функциясининг пасайиши, яъни отиш фракцияси 35% дан кичик ёки фракцион қисқариши 25%дан кичик) ҳатто битта хавфли омилли бўлса хам тавсия этилади.
· ХНМни даволаш бошида ҳар ҳафтада ва кейинчалик ҳар ойда аниқлаш лозим.
· Хавф даражаси паст бўлган ёки оғиз орқали антикоагулянтларга қарши кўрсатмалари бўлган беморларга кунига 81-325 мг дозада аспирин тавсия этилади.
· Сунъий клапан қўйилган БФ билан оғриган беморларга антикоагулянт даволаш интенсивлиги протезни турига боғлиқ ҳолда ўтказилади. ХНМнинг қийматини 2,5 даражада сақлаб туриш лозим.
· Бўлмачалар титраши билан оғриган барча беморларга тавсия этилади.
· Изоляцияли БФ билан оғриган, юракда патологияси бўлмаган, 60 ёшгача бўлган беморларга антикоагулянт даволашни узоқ муддат олиб бориш тавсия этилмайди.
5. Вилоят кардиология диспансерига йўллаш мезонлари
· Бирламчи аниқланган бўлмачалар фибрилляцияси.
· Бўлмачалар фибрилляциясининг пароксизмал шакли.
· Синхрон кардиоверсиянинг ўтказилиши.
· Бета-блокаторлар ёки верапамил билан ўтказилган даволашнинг самараси бўлмаганда.
· Медикаментоз ёки электр кардиоверсия ёрдамида бартараф этилган, миокард ишемияси ёки гемодинамика бузилиши билан кечадиган бўлмачалар фибрилляциясининг пароксизмал шакли.
· Бўлмачалар фибрилляциясининг барқарор шаклида синус ритмини қайта тиклаш мақсадга мувофиқлиги масалаларни ҳал этиш учун.
· Асоратлари ривожланганда антиаритмик даволаш.
· Тез-тез қайталанувчи (рецидивли) БФ пароксизми (антиаритмик даволашни танлаш учун).
· Бўлмачалар фибрилляциясининг барқарор шаклида юқори тахикардия ва юрак етишмовчилигининг кучайиши бўлса (медикаментоз даволашни коррекциялаш учун) касалхонага ётқизиш тавсия этилади.
· Антитромботик даволашни ўтказиш.
6. Кейинги кузатув ва реабилитация
Мақсад: юракдан тўсатдан ўлим профилактикаси. Хавфли омилларни аниқлаш ва уларга таъсир этиш.
· Қандли диабет.
· Артериал гипертония ва чап қоринча гипертрофияси.
- Гиперлипидемия.
· Носоғлом овқатланиш.
· Алкоголни кўп истеъмол қилиш.
- Гиподинамия.
- Чекиш.
ҚВП, ОП, КТМП, ТМШда ҳилпилловчи аритмияни диспансер кузатиш режаси
|
Диагноситка ва даволаш тадибрлари |
ҚВП/ОП |
КТМП |
ТМШ |
|
Кардиолог маслаҳати |
- |
+ |
+ |
|
Невропатолог маслаҳати |
- |
К/Ў |
К/Ў |
|
Эндокринолог маслаҳати |
- |
К/Ў |
К/Ў |
|
ЭКГ |
+ |
+ |
+ |
|
ЭКГ ритмограмма |
- |
+ |
+ |
|
ЭКГ, АБ, ЮУТ, рСО2 мониторинги |
- |
+ |
+ |
|
Оксигенотерапия |
- |
+ |
+ |
|
УҚТ |
+ |
+ |
+ |
|
УСТ |
+ |
+ |
+ |
|
АСТ, АЛТ |
- |
+ |
+ |
|
Қондаги билирубин |
- |
+ |
+ |
|
Креатинин |
- |
+ |
+ |
|
Қондаги глюкоза |
- |
+ |
+ |
|
Липид спектри |
- |
К/Ў |
К/Ў |
|
ТТГ, Т3, Т4 |
- |
К/Ў |
К/Ў |
|
Кўкрак қафаси рентгени |
- |
К/Ў |
К/Ў |
|
ЭХОКГ |
- |
К/Ў |
К/Ў |
|
Антиаритмик даволаш |
- |
+ |
+ |
|
Антитромботик даволаш |
- |
+ |
+ |
К/Ў – кўрсатма бўйича ўтказилади; (+) – албатта ўтказилади
Ҳилпилловчи аритмия билан оғриган беморлар диагноситкаси ва юритиш алгоритми
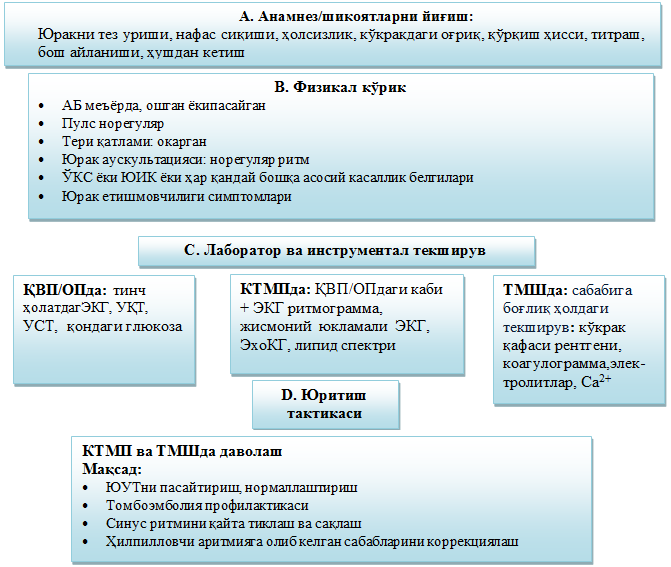

АРТЕРИАЛ ГИПЕРТОНИЯ
ХКТ бўйича шифри – 10:
Артериал гипертония I 10-I 15
Таърифи
Артериал гипертония – гипертония касаллигида ва маълум аъзо ва тизимларнинг қатор касалликларида рўй берадиган артериал қон босимини (САБ ≥ 140 мм.сим.уст ва ДАБ-≥90 мм.сим.уст.) ошиш синдромидир.
Гипертония касаллиги ёки эссенциал гипертония – сурункали касаллик бўлиб, асосий белгиси бирламчи-аъзо патологияси билан боғлиқ бўлмаган ва юрак қон-томир асоратлари юқори хавфи билан таснифланадиган артериал гипертензиядир.
Симптоматик (иккиламчи артериал гипертония) – маълум сабабларга кўра, асосий касаллик фонида ривожланувчи АГ синдромидир.
Эпидемиологияси
АГнинг тарқалганлиги турли Европа мамлакатлар умумий популяциясида 30-40% диапазонда учрайди, ёш ортиши билан кескин ошади. Илмий тадқиқот натижаларига кўра, бизнинг мамлакатимизда катта ёшдаги (18 ёшдан катта) аҳоли ўртасида АГ 25%ни ташкил этади. АГнинг тарқалганлиги билан АБнинг кўтарилиши натижасида рўй берадиган ўлим кўрсатгичлари орасида узвий ўзаро боғлиқлиқ бўлиб, улар бир қатор юрак қон-томир касалликлари (инсулт, миокард инфаркти, тўсатдан ўлим, юрак етишмовчилиги ва периферик артерияларнинг зарарланиши) ва буйрак касалликлари ривожланиши билан боғлиқ. Юрак қон-томир тизимидан касалланиш ва ўлим кўрсаткичлари орасидаги ўзаро боғлиқлик қўшимча юрак қон-томир хавфли омилларига қараб ўзгариб боради.
Хавфли омиллари
- Чекиш.
- Алкогол.
· Паст жисмоний фаоллик.
· Ортиқча тана вазни, семизлик.
ҚВП/ОП даражасида диагностика ва даволаш
1. Анамнез ва шикоятлар йи ғиш
· Сизни юракдаги оғриқ (стенокардия), жисмоний зўриқишда ва ётган ҳолатда нафас сиқиши, тананинг пастки қисимларида увушиш ва бўшашиш, озиб кетиш, чанқаш, полиурия, юздаги шишлар, оёқдаги шиш, сийдикдаги қон (гематурия) ва ҳ.к.лар безовта қиляптими?
· Қанақа дорилар қабул қиласиз? АБни оширувчи ёки пасайтирувчи даво препаратларига урғу берилади: комбинациялашган оғиз орқали контрацептивлар, эстроген, кортикостероид, яллиғланишга қарши ностероид воситалар, бурун оқишига қарши воситалар, аналгетиклар.
· Чекасизми? (ҳа/йўқ) (агар сўнгги 12 ой ичида чеккан бўлсангиз “ҳа” деб жавоб беринг).
· Алкогол истеъмол қиласизми? (ҳа/йўқ) (агар “ҳа” бўлса миқдори ва мунтазамлигини кўрсатинг).
· Машғулот тури: пассив ёки актив.
· Жисмоний фаолликка 30 дақиқадан ортиқ, камида ҳафтасига 5 кун вақт ажратасизми? (ҳа/йўқ).
· Сизда қуйидаги касалликлар аниқланганми: юрак касаллиги, инсулт, транзистор ишемик ҳужум, ҚД, буйрак касалликлари?
· Яқин қариндошларингизнинг оилавий анамнезида эрта (55 ёшгача эркакларда ва 65 ёш аёлларда) ўлим ҳолати ва юрак, буйрак, инсулт, ҚД касалликлари борми?
2. Клиник кўрик
· Ўтирган ҳолатда ҳар икки қўлда артериал босимни ўлчаш.
· Бел айланасини ўлчаш (бел айланаси эркакларда> 100 см, аёлларда> 90 см).
· Билак артериядаги пулсни ва нафас олиш тезлигини баҳолаш.
· Юрак учи турткисини пайпаслаш (буртиб чиқиш ва силжиш).
· Юрак (ритм ва шовқинлар) ва магистрал қон томирлар (уйқу артерияси ва қорин аортаси) аускултацияси.
· Ўпка аускултацияси (икки тарафлама базал крепитация).
· Қорин бўшлиғи палпацияси (жигарнинг касаллик сезувчанлиги).
· Тўпиқларда шишларни аниқлаш.
· ҚД билан оғриган беморларда оёқ кафтини текшириш (сезувчанлиги, пулсацияси ва яраларнинг борлиги).
3. Лаборатор ва инструментал текширув
· Артериал гипертония аниқланган барча беморларни 12 узатгичли ЭКГга туширилади (чап қоринча гипертрофияси, ST сегменти ва Т тишчалардаги ишемик ўзгаришлар, ритм ва ўтказувчанликнинг бузилиши, илгари кечирилган ЎМИ белгилари).
· Умумий қон таҳлили.
· Умумий сийдик таҳлили.
· Оч қоринга қон зардобидаги глюкозани (диабет = оч қоринга қондаги глюкоза ≥ 7 ммоль/л) ёки овқатлангандан кейин қондаги глюкозани (≥ 11,1 ммоль/л) аниқлаш
· Артериал гипертония ва/ёки ҚД аниқланган беморларда ретинопатия, кўриш нерви учларининг шиши, шоҳ пардага қон қуйилишини аниқлаш учун кўз тубини текшируви ўтказилади.
· Юрак қон-томир хавфини баҳолаш.
АҚБ даражаларининг таснифи (мм.сим.уст.) ESH/ ESC 2013
|
Тоифаси |
Систоли к |
|
Диастоли к |
|
Оптимал |
<120 |
ва |
<80 |
|
Нормал |
120-129 |
ва/ёки |
80-84 |
|
Юқори нормал |
130-139 |
ва/ёки |
85-89 |
|
1 даражали АГ |
140-159 |
ва/ёки |
90-99 |
|
2 даражали АГ |
160-179 |
ва/ёки |
100-109 |
|
3 даражали АГ |
≥180 |
ва/ёки |
≥110 |
|
Изоляцияланган систолик АГ |
≥140 |
ва |
<90 |
Европа кардиологлар жамияти ва Европа артериал гипертония жамияти томонидан таклиф этилган юрак қон-томир хавфи стратификацияси (2013й.)
|
Бошқа хавфли омиллар, нишон органларининг симптомсиз зарарланиши ёки ассоциацияланган касалликлар |
Артериал босим (мм .сим . у ст.) | |||
|
Юқори нормал СА Б 130- 130 ёки ДА Б 85-89 |
1 даражали АГ СА Б 140-159 ёки ДА Б 90-99 |
2 даражали АГ СА Б 160-179 ёки ДА Б 100-109 |
3 даражали АБ СА Б ≥ 180 ёки ДА Б ≥ 110 | |
|
ОХ йўқ |
Паст хавф |
Ўрта хавф |
Юқори хавф | |
|
1-2 хавфли омиллар |
Паст хавф |
Ўрта хавф |
Ўрта ва юқори хавф |
Юқори хавф |
|
3 ва ундан кўп ХО |
Паст ва ўрта хавф |
Ўрта ва юқори хавф |
Юқори хавф |
Юқори хавф |
|
Нишон органларининг зарарланиши, сурункали буйрак етишмовчилиги 3 даражаси ёки диабет |
Ўрта ва юқори хавф |
Юқори хавф |
Юқори хавф |
Юқори ва ўта юқори хавф |
|
Клиник манифест ЮҚТК СБЕ≥ 4 даража диабет нишон органларининг зарарланиши билан |
Ўта юқори хавф |
Ўта юқори хавф |
Ўта юқори хавф |
Ўта юқори хавф |
АБ -артериал босим, АГ- артериал гипертония, СБК- сурункали буйрак касаллиги; ДАБ- диастолик артериал босим, САБ- систолик артериал босим, ЮҚТК – юрак қон-томир касалликлари.
4 . ҚВП/ОП даражасида даволаш
Номедикаментоз даволаш
Ҳаёт тарзини ўзгартириш:
· Чекишдан воз кечиш.
· Тана вазнини меъёрлаштириш.
· Ош тузи истеъмолини 5 г/сут.гача камайтириш.
· Овқатланиш тартибини ўзгартириш, яъни ўсимлик озуқалари истеъмолини ошириш, сабазавот, мевалар, донли маҳсулотларда миқдори кўп бўлган калий ва калцийнинг ҳамда сутли маҳсулотларда миқдори кўп бўлган магнийнинг овқат таркибидаги миқдорини ошириш.
· Ёғ ва холестерин миқдори кўп бўлган маҳсулотлар истеъмолини камайтириш. Ҳайвон ёғи ва холестерин миқдори кўп бўлган маҳсулотлар: қаймоқ, сметана, ёғли творог, сариёғ, чўчқа гўшти, ёғли мол гўшти, жигар, тухум, колбаса истеъмолини чеклаш. Гўштнинг ёғсиз навлари, масалан, балиқ, товуқ гўштини кўпроқ истеъмол қилиш. Гуруч, нон, ёрмалар деярли ёғ сақламайди.
· Жисмоний фаолликни ошириш – мунтазам аэробик жисмоний машиқлар 30-40 дақиқадан ҳафтасига камида 4 марта. Имкон қадар зўриқишлардан (оғирлик кўтариш) йироқ бўлиш лозим, сабаби улар АБни ошишига олиб келиши мумкин.
· Алкогол ичимликлар истеъмолини камайтириш (этанолга ҳисобланганда: <30 г/сут эркакларда ва <20 г/сут аёлларда).
ЮҚТК хавфли омиллари назорати
- Гиперлипидемия.
· Қандли диабет.
- Семириш.
· ГЎТ (гормон ўриндош терапия) назорати.
Медикаментоз даволаш ўтказилади:
· ҚД ва юрак қон-томир касалликлари (миокард инфаркти, стенокардия, юрак етишмовчилиги), цереброваскуляр касалликлар (ишемик ва геморрагик инсулт, транзистор ишемик ҳужум), буйрак касалликлари (диабетик нефропатия, буйрак етишмовчилиги), периферик қон-томир касалликлари (аортанинг кенгаювчи аневризми, периферик артериянинг зарарланиши), гипертоник ретинопатия аниқланган барча беморларда.
· Агар аҳволи стабил бўлса, буюрилган даво давом эттирилади ва нишон аъзолари зарарланган беморларда, юрак қон-томир асоратлари юқори ва ўта юқори бўлса хавф 30%дан ошган ҳолатлардагидек чоралар кўрилади.
· Чап қоринча гипертрофияси, албуминурия, ретинопатия билан оғриган беморларда.
· АБ ≥ 160/100 мм.сим.уст. дан юқори барқарор босимга эга бўлган беморларда.
· Умумий холестерини 8 ммоль/л (320 мг/бўл) ёки ундан юқори бўлган беморларда; ҳаёт тарзини ўзгартириш бўйича маслаҳатлар ва станинлар тавсия этилади.
Антигипертензив препаратлар
· Диуретиклар (асосан тиазидли).
· Ангиотензинни айлантирувчи фермент ингибиторлари.
· Калций антогонистлари.
· Ангиотензин II (АРА II) рецепторлари блокаторлари.
· Бета-адреноблокаторлар (БАБ).
· Агар ёш 55гача бўлса, тиазид диуректиклари ва/ёки ААФ ингибиторлари тавсия этилади. Қарши кўрсатмалар бўлса ёки бу препаратларни қабул қила олмаса ангиотензин II рецепторлари антогонистлари тавсия этилади. Агар ёш 55дан юқори бўлса, узоқ муддат таъсирга эга бўлган калций каналлари блокаторлари (калций антогонистлари) тавсия этилади. Шишлар пайдо бўлса, юрак етишмовчилиги симптомлари мавжуд бўлса ёки калций антогонистларининг самараси бўлмаса, тиазид диуретиклари кам дозада ва/ёки ангиотензин II рецепторлари антогонистлари тавсия этилади.
· ААФ ингибиторларини қабул қила олмаганда (беморларда ножўя таъсир сифатида йўтал пайдо бўлса), узоқ муддатли таъсирга эга бўлган калций антогонистлари ва/ёки ангиотензин II рецепторларининг антогонистлари тавсия этилади.
· ААФ ингибиторларига қарши кўрсатмалар бўлганида ва уларни қабул қила олинмаганида ёки фертил ёшдаги аёлларга бета-блокаторлар тавсия этилади.
Аспирин
50 ёшдан юқори, юрак қон-томир хавфи юқори ёки ўта юқори бўлган беморларга, қарши кўрсатмалар бўлмаганида, шунингдек, ўрта юрак қон-томир хавфи бўлган беморларга аспиринни кичик дозаси 75мг/сут тавсия этилади.
Статинлар
Умумий холестерини 8 ммол/л.дан юқори бўлган беморларга – ҳаёт тарзини ўзгартириш бўйича маслаҳатлар ва умумий холестерин даражасини 6,0 ммол/л.дан камайтиришга эришиш учун статинлар тавсия этилади.
5. КТМП кардиологига йўллаш мезонлари
· САБ ≥ 200 ва/ёки ДАБ ≥ 120 мм.сим.уст.
· 40 ёшдан кичик бўлган шахсларда САБ ≥ 140 ва/ёки ДАБ ≥ 90 мм.сим.уст. (иккиламчи гипертония ҳам шу жумладан).
· Қуйидаги ҳамроҳ (ассоциацияланган) касалликлар аниқланганда: юрак қон-томир касалликлари (миокард инфаркти, стенокардия, юрак етишмовчилиги), цереброваскуляр касалликлар (ишемик ва геморрагик инсулт, транзистор ишемик ҳужум), буйрак касалликлари (диабетик нефропатия, буйрак етишмовчилиги), периферик қон томирлар касалликлари (аортанинг кенгайган аневризми, периферик артерия зарарланиши), гипертоник ретинопатия.
· Кўкракда биринчи марта оғриқни юзага келиши ёки стенокардия, ностабил стенокардия оғирлигининг ўзгариши ва гипертония касаллиги фонида транзистор ишемик ҳужум авж олиб борувчи оксоклик юрак учи турткисининг бўртиши, юрак етишмовчилиги, диабетик ва гипертоник ретинопатия.
· Юракда шовқин ҳосил бўлганда.
· 2 ёки 3 хил препаратни қўллаш билан ўтказилган даволашга қарамасдан, барқарор гипертониянинг АБ ≥ 140 / 90 (САБ 130/80 мм.сим.уст. юқори бўлганда) сақланиши.
· Умумий холестерин > 8,0 ммол/л (320 мг/дл).
· Юрак қон-томир касалликларининг юқори хавфи.
· Асоратсиз гипертоник криз эпизодлари ва ҳолатларида.
КТМП даражасида диагностика ва даволаш
1. Анамнез ва шикоятлар йи ғиш . Хавфли омилларни аниқлаш*
2. Клиник кўрик*
3. Лаборатор ва инструментал текширув:
· Липид спектри.
· Қон зардобидаги мочевина.
· Қон зардобидаги креатинин, коптокчалар филтрацияси тезлигини ҳисоблаш.
· Суткалик АБни мониторлаш.
- Эхокардиография.
· Холтер ЭКГ – мониторлаш (аритмия ҳолатида).
· Уйқу артерияларнинг ултратовуш текшируви.
· Периферик /қорин бўшлиғи артерияларларнинг ултратовуш текшируви.
4. КТМП даражасида даволаш
Номедикаментоз даволаш
· Ҳаёт тарзини ўзгартириш.
· Юрак қон-томир хавфини назорати.
Медикаментоз даволаш
Аниқ вазиятлар учун тўғри келадиган препаратлар.
|
Клини к вазиятлар |
Препарат |
|
Нишон-аъзоларининг шикастланиши | |
|
ЧҚГ |
ААФ ингибитори, калций антагонистлари, ёки АРАII |
|
Белгиларсиз атеросклероз |
Калций антагонистлари, ААФ ингибитори |
|
Микроалбуминурия |
ААФ ингибиторлари, ёки АРАII |
|
Буйрак функциясининг бузилиши |
ААФ ингибиторлари, ёки АРАII |
|
Юрак қон-томир касалликлари | |
|
Анамнезда инсулт |
АБни самарали пасайтирувчи ҳар қандай препарат |
|
Анамнезда миокард инфаркти |
Бета-блокатор, ААФ ингибитори ёки АРАII |
|
Стенокардия |
Бета-блокатор, калций антагонисти |
|
Юрак етишмовчилиги |
Диуретик, бета-блокатор, ААФ ингибитори, ёки АРАII, минералокортикоид рецепторлар антагонистлари |
|
Аортанинг аневризмаси |
Бета-блокаторлар |
|
Бўлмачалар фибрилляцияси, профилактика |
ААФ ингибитори, ёки АРАII, бета-блокатор ёки минералокортикоид рецепторлар антагонистлари |
|
Бўлмачалар фибрилляцияси, қоринчалар ритми назорати |
Бета-блокаторлар, нодигидропирид калций антагонисти |
|
БКТС/протеинурия |
ААФ ингибитори, ёки АРАII |
|
Периферик артериянинг зарарланиши |
ААФ ингибитори, калций антагонисти |
|
Бошқалар | |
|
ИСАГ (кексалик ва қарилик ёши) |
Диуретик, калций антагонисти |
|
Метаболик синдром |
ААФ ингибитори, ёки АРАII, калций антагонистлари |
|
Қандли диабет |
ААФ ингибитори ёки АРАII |
|
Ҳомиладорлик |
Метилдоп, бета-блокатор, калций антагонисти |
ААФ – ангиотензинни айлантирувчи фермент, АРАII – ангиотензин II рецептори антагонистлари, АБ - артериал босим, БКТС – буйрак касалликларининг терминал босқичи, ИСАГ – изоляцияланган систолик артериал гипертония, ЧҚГ – чап қоринча гипертрофияси
Асоратсиз гипертоник кризни бартараф этиш
Махсус кўрсатмаларни эътиборга олган ҳолда қуйида келтирилган препаратлардан бирини танлаш лозим. Кўрсатмалар, қарши кўрсатмалар, аралаштириш усуллари, препаратларнинг ножўя таъсирларини инобатга олиш лозим:
· Лабетолол – 200-800 мг/сут миқдорда 2 маҳал ичилади ёки
· Каптоприл – 25-100 мг/сут миқдорида 2 маҳал ичилади ёки
· Клонидин – 75-150 мкг миқдорда тил остига ёки
· Нифедипин – 10 мг. дан ҳар 30 дақиқада тил остига ёки
· Гидралазин – 25-100 мг/сут миқдорда ичилади.
· Нитроглицерин – 0,5-1 мг миқдорда тил остига.
· Резерпин – 0,1-2,5 мг/сут миқдорида ичилади.
5. ТМШ кардиологига йўллаш мезонлари
· Амбулатор шароитда бартараф этилиши қийин бўлган гипертоник криз.
· Гипертоник энцефалопатиянинг кучли намоён бўлиши билан кечадиган гипертоник криз.
· Интенсив даволашни ва доимий шифокор назоратини талаб этувчи гипертоник криз асоратлари (инсулт, субарахноидал қон қуйилиши, кўриш қобилиятининг ўткир юзага келган бузилиши, ўпкадаги шишлар).
· Диагнознинг ноаниқлиги ва АГ шаклини аниқлаш учун махсус (кўпинча инвазив) текширувлар ўтказиш зарурати.
· Медикаментоз даволашни танлашдаги қийинчилик (тез-тез кризлар, АГ даволашни ўтказишга бўлган резистентлик).
· АГ ва ҚД билан оғриган беморларда асоратларнинг ривожланиши – товонлар яраси.
ТМШ даражасида диагностика ва даволаш
1. Анамнез ва шикоятлар йи ғиш*
2. Клиник кўрик*
3. Лаборатор ва инструментал текширув**
4. ТМШ даражасида даволаш
Номедикаментоз даволаш
· Ҳаёт тарзини ўзгартириш.
· ЮҚТХ назорати.
Медикаментоз даволаш
Гипертоник криз ва унинг асоратларини бартараф этиш.
Кўп ҳолатларда шифокорларга дастлабки соатларда АБни тез, аммо нотўлиқ 25%дан камроқ пасайтириш таъминлаш, кейин эса эҳтиётлик билан пасайтиришни давом эттириш тавсия этилади. Бунда хатарли АГда ишлатиладиган препаратлар дастлаб вена ичига, сўнгра оғиз орқали бериш тавсия этилади.
Махсус кўрсатмаларини ҳисобга олган ҳолда, қуйида келтирилган препаратлардан бирини танлаш лозим. Бунда кўрсатмалар, қарши кўрсатмалар, аралаштириш усуллари, препаратнинг ножўя таъсирларини эътиборга олиш муҳимдир.
· Натрий нитропруссид – в/и томчилаб 0,5-1,5 мкг/кг/дақ.
· Нитроглицерин – в/и томчилаб 5-100 мкг/дақ.
· Гидролазин Гидрохлорид – в/и, м/и 10-20 мг.
· Диазоксид – в/и стр. 1-3 мг/кг.
· Фентоламин – в/и стр. 5-15 мг.
· Магний сулфат – в/и томчилаб.
· Фуросемид – в/и, м/и 20-40 мг.
5. Вилоят кардиология диспансерига йўллаш мезонлари
· Анамнезда: ЮИК, юрак етишмовчилиги, инсулт, ҚД, инсулин билан даволаш.
· Меҳнатга лаёқатлилик ва ногиронликни баҳолаш.
· Дигнознинг ноаниқлиги ва АГ турини аниқлаш учун махсус (кўпинча инвазив) текширувларни ўтказиш зарурияти.
· Резистент ва асоратли АГда бош мия, юрак, буйрак ва қон томирлар шикастланиши белгиларини чуқур текшириш.
· Агар анамнездаги маълумотлар иккиламчи АГ дан далолат берса, сабабларини қидириш, физикал рутин текширув ёки қўшимча текширув усуллари тавсия этилади.
6. Кейинги кузатув ва реабилитация
Аниқланган ЮҚТКга боғлиқ ҳолда, умумий амалиёт шифокори, ҳамширалар КТМП мутахассислари билан ҳамкорлигида олиб борилади.
Паст хавф 20% гача
· Парҳез қилиш, жисмоний фаоллик, чекишни тўхтатиш ва алкоголни кўп истеъмол қилиш масалалари бўйича маслаҳатлар.
· Агар хавф 10%дан кам бўлса, навбатдаги кузатиш 12 ойдан сўнг ўтказилади.
· Агар хавф 10 – <20% бўлса, кўзланган кўрсаткичга эришгунча ҳар 3 ойда АБни ўлчаш/назорат қилинади, кейин ҳар 6-9 ойда назорат олиб борилади.
· Сийдикдаги оқсил, қондаги глюкоза, кўз тубини текшириш, ЭКГ – йилда 1 марта.
· Холестеринни аниқлаш – 2 йилда 1 марта.
Ўрта хавф 20 дан 30% гача
· Парҳез қилиш, жисмоний фаоллик, чекишни тўхтатиш ва алкоголни кўп истеъмол қилиш масалалари бўйича маслаҳатлар.
· Кузатув: АБни ўлчаш/ҳар 3-6 ойда назорат.
· Барқарор АБ ≥140/90, медикаментоз даво қўллашни қараб чиқиш (Антигипертензив дориларга қаранг*).
· Сийдикдаги оқсил – ҳар 6 ойда.
· Қондаги глюкоза, кўз тубини текшириш, ЭКГ – йилда 1 марта.
· Кардиолог маслаҳати – йилда 1 марта (КТМПда креатинин, холестеринни аниқлаш – йилда 1 марта).
Юқори ёки ўта юқори хавф 30%дан ю қори
· Парҳез қилиш, жисмоний фаоллик, чекишни тўхтатиш ва алкоголни кўп истеъмол қилиш масалалари бўйича маслаҳатлар.
· Барқарор АБ ≥130/80мм.сим.уст., медикаментоз давони қўллашни қараб чиқиш (Антигипертензив дориларга қаранг*).
· Статинларни тавсия этиш.
· Ҳар 3 ойда кузатиб бориш, агар 6 ой мобайнида юрак қон-томир хавфи камаймаса, касалхонада даволашга йўллаш.
· Ҳар 6 ойда – сийдикдаги оқсил, қонда глюкоза, ЭКГ.
· Йилда 1 марта – кўз тубини текшириш.
· Албатта кардиолог, эндокринолог, невропатолог маслаҳати – йилда 2 марта (КТМПда креатинин, холестеринни аниқлаш – йилда 2 марта).
ҚВП, ОП, КТМП, ТМШда АГни диспансер кузатиш режаси
|
Диагностик ва даволаш таъминоти |
ҚВП/ ОП |
КТМП |
ТМШ |
|
1 |
2 |
3 | |
|
Мутахассислар маслаҳати. Диагностик муолажалар | |||
|
Кардиолог маслаҳати |
- |
+ |
+ |
|
Невропатолог маслаҳати |
- |
+ |
К/Ў |
|
Офталмолог маслаҳати |
- |
+ |
К/Ў |
|
Қон томир хирурги маслаҳати |
- |
К/Ў |
К/Ў |
|
Эндокринолог маслаҳати |
- |
+ |
+ |
|
Нефролог шифокор маслаҳати |
- |
К/Ў |
К/Ў |
|
Қон босимини қайд этиш |
+ |
+ |
+ |
|
Кўз тубини текшириш (бевосита офталмоскопия) |
+ |
+ |
К/Ў |
|
Лаборатор текширувлар | |||
|
УҚТ |
+ |
+ |
+ |
|
УСТ |
+ |
+ |
+ |
|
Қон зардобидаги глюкозани аниқлаш |
+ |
+ |
+ |
|
Қон зардобидаги холестеринни аниқлаш |
- |
К/Ў |
- |
|
Липид спектри |
- |
К/Ў |
- |
|
Билирубинни аниқлаш |
+ |
+ |
+ |
|
АЛТ, АСТни аниқлаш |
+ |
+ |
+ |
|
Қон зардобидаги натрий ва калийни аниқлаш |
- |
К/Ў |
+ |
|
Коагулограмма |
- |
К/Ў |
+ |
|
Кўкрак қафаси аъзоларини умумий рентгенографияси |
- |
К/Ў |
К/Ў |
|
ЭКГ |
+ |
+ |
+ |
|
Жисмоний юкламали ЭКГ (велоэргометрия) |
- |
К/Ў |
+ |
|
ЭХОКГ (доплерэхокардиография) |
- |
+ |
+ |
|
Қорин бўшлиғи УТТ |
- |
К/Ў |
К/Ў |
|
Холтер мониторлаш |
- |
К/Ў |
К/Ў |
|
АБни мониторлаш |
+ |
К/Ў |
+ |
К/Ў – кўрсатма бўйича ўтказилади
+ - албатта ўтказилади
Артериал гипертония билан оғриган беморлар диагностикаcи ва олиб бориш алгоритми
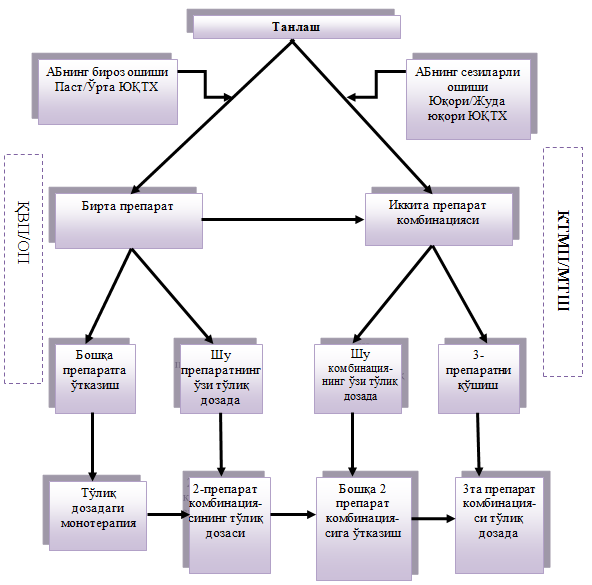
1. Package of Essential Noncommunicable (PEN) Disease Interventions for Primary Health Care in low-resource settings, WHO, 2014
2. Oxford Handbook of General Practice, Cardiology and vascular disease, page 231-293, 248-252, United Kingdom, 4th edition, 2014
3. ESH/ESC Guidelines for the management of arterial hypertension, 2013
4. Acute coronary syndromes. Edinburgh: SIGN; 2013. (SIGN publication no. 93). [February 2013]. Available from URL: http://www.sign.ac.uk
5. ESC Guidelines, Management of stable coronary artery disease, August 2013
6. SIGN, Antithrombotics: indications and management, National Clinical Guideline, June 2013
7. Арутюнов Г.П. с соавт. Кардиореабилитация. – Руководство для практических врачей. М 2013г. -335с
8. ESSENTIAL MESSAGES FROM ESC GUIDELINES, Guidelines for the management of arterial hypertension Committee for Practice Guidelines. European Guidelines on cardiovascular disease prevention in clinical practice, 2012
9. SIGN, Heart Disease, Quick Reference Guide, December 2012
10. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012, European Heart Journal 2012 33, 1787–1847 doi:10.1093/eurheartj/ehs104
11. SIGN, Quick Reference Guide, Cardiac Rehabilitation, 2012
12. Алгоритм лечения острого коронарного синдрома без подъема сегмента ST (нестабильная стенокардия, инфаркт миокарда без подъема сегмента ST, инфаркт миокарда без зубца Q)// МЗ РК.- 2012г.
13. European Guidelines on CVD Prevetnion in Clinical Practice //.European Heart Journal (2012) 33, 1635–1701 - doi:10.1093/eurheartj/ehr092 European Journal of Preventive Cardiology 2012;19: 4:585-667
14. ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation European Heart Journal 2012;doi:10.1093/eurheartj/ehs215
15. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012 European Heart Journal 2012 33, 1787–1847 doi:10.1093/eurheartj/ehs104
16. Fihn S.D., Gardin J.M., MD, Chair V. et al. 2012 ACCF/AHA/ACP/AATS/PCNA/SCAI/STS Guideline for the Diagnosis and Management of Patients With Stable Ischemic Heart Disease. A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines, and the American College of Physicians, American Association for Thoracic Surgery, Preventive Cardiovascular Nurses Association, Society for Cardiovascular Angiography and Interventions, and Society of Thoracic Surgeons // Circulation. – 2012. – Vol. 126. – P. e354-e471.
17. ESSENTIAL MESSAGES FROM ESC GUIDELINES, Committee for Practice Guidelines. European Guidelines on cardiovascular disease prevention in clinical practice, 2012
18. NICE, The clinical management of primary hypertension in adults, # 127, NCGC (National Clinical Guideline Center), 2011
19. ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation European Heart Journal (2011) 32, 2999–3054 doi:10.1093/eurheartj/ehr236
20. ESC/EAS Guidelines for the management of dyslipidaemias European Heart Journal (2011) 32, 1769–1818 doi:10.1093/eurheartj/ehr158
21. Национальные клинические рекомендации, Всероссийское научное общество кардиологов, 2009
22. BHOK. Диагностика и лечение стабильной стенокардии. Российские рекомендации (второй пересмотр). Кардиоваскул. тер. и профилак. 2008; приложение 4
23. SIGN 94, Cardiac arrhythmias in coronary heart disease, National Clinical Guideline, February 2007
24. SIGN, Management of Stable Angina, National Clinical Guideline, February 2007
25. SIGN, Management of chronic heart failure. A national clinical guideline. February 2007
26. SIGN, Risk estimation and the prevention of cardiovascular disease, National clinical guideline, February 2007
27. Prevention of cardiovascular disease, Pocket guidelines for assessment and management of cardiovascular risk, WHO, 2007
28. SIGN, Management of Stable Angina, National Clinical Guideline, February 2007
29. SIGN, Risk estimation and the prevention of cardiovascular disease, National clinical guideline, February 2007
30. Prevention of cardiovascular disease, Pocket guidelines for assessment and management of cardiovascular risk, WHO, 2007
31. Курбанов Р.Д. Руководство по клинической кардиологии Т 2007г. -512с.
32. Клинические рекомендации европейского общества кардиологов -2007г М., 2008 - 186 с.
33. Management of stable angina A national clinical guideline Scottish Intercollegiate Guidelines Network 2007
34. Management of chronic heart failure Scottish Intercollegiate Guidelines Network 2007/ www.sign.ac.uk
35. European guidelines on cardiovascular disease prevention in clinical practice: executive summary. Eur Heart J 2007; 28: 2375-414.
36. Общая врачебная практика по Джону Нобелю, Практика, Москва 2005, стр. 522-539
37. Электронные ссылки:
- http:// www.escardio.org/guidelines
- http:www.infobase.who.int
- http://apps.who.int/ghodata/
- www.sign.ac.uk/pdf/sign97.pdf
- http://www.nice.org.uk/nicemedia/live/13024/49325/49325.pdf.
Қабул қилиниш санаси: 01.02.2016



